Введение
Известно, что врожденный гипотиреоз (ВГ) – этиологически гетерогенное заболевание. Так, в 70–85% случаев причиной ВГ служат врожденные пороки развития щитовидной железы (ЩЖ), а именно агенезия, дистопия и гипоплазия. Реже в основе заболевания лежат наследственные ферментопатии (15–20%), приводящие к нарушению синтеза тиреоидных гормонов на разных уровнях (дисгормоногенез). В единичных случаях (1–5%) ВГ является центральным и обусловлен генетическими дефектами выработки тиролиберина и тиреотропного гормона (ТТГ) [1]. Установление этиологической формы и типа ВГ имеет принципиальное значение в определении дальнейшей тактики лечения и диспансерного наблюдения.
Частота ВГ в доскрининговую эру составляла 1:6700–7500 новорожденных детей. После внедрения неонатального скрининга на ВГ по уровню тиреотропного (ТТГ) частота выявленных случаев ВГ у детей в мире увеличилась в 2–3 раза: 1:2000–4000 новорожденных [1, 2]. Поскольку заболеваемость ВГ носит спорадический характер, сложно предположить истинные причины такого лавинообразного роста частоты ВГ. В связи с этим назрела необходимость в уточнении этиологической структуры ВГ с последовательным применением современных методов обследования. Кроме того, необходимо пересмотреть показания к выбору препарата при лечении т.н. врожденного субклинического гипотиреоза (ВСГ).
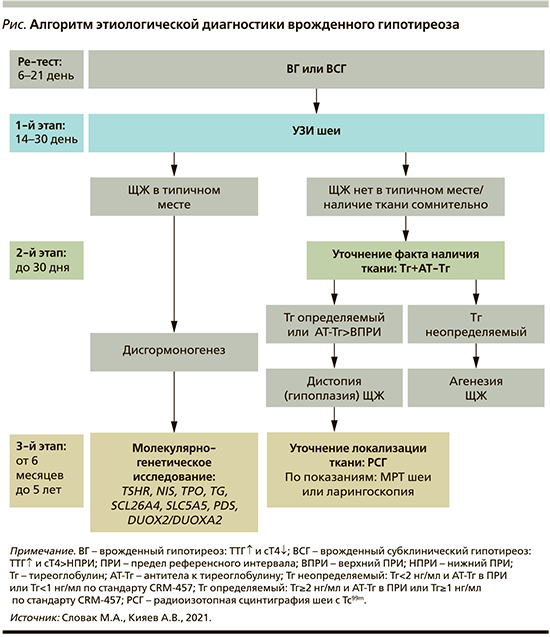
По сути своей ВСГ является неким лабораторным феноменом, при котором уровень тиреоидных гормонов, определяющих развитие всех тканей человека, находится в пределах нормальных значений на фоне повышенного уровня ТТГ, изолированное повышение которого может быть связано с рядом генетических дефектов на различных уровнях гипоталамо-гипофизарно-тиреоидной системы [3–8]. Нами разработан алгоритм этиологической диагностики ВГ на основании последовательного применения следующих методов диагностики: 1) ультразвуковое исследование (УЗИ) области шеи; 2) в отсутствие ЩЖ в типичном месте определение уровня тиреоглобулина (Тг) в крови как лабораторного маркера наличия тиреоидной ткани в организме; 3) в случаях определяемого уровня Тг необходимо проведение радиоизотопной сцинтиграфии шеи с радиофармпрепаратом Тс-99м с целью уточнения локализации ткани; 4) при наличии ЩЖ в типичном месте необходимо проведение молекулярно-генетического исследования на панель генов, ответственных за выработку ферментов в процессе синтеза тиреоидных гормонов. При установлении типа гипотиреоза ВГ или ВСГ, а также его формы открываются перспективы для совершенствования терапевтической тактики при ВГ.
До 2017 г. у нас еще не сформировалось убеждение в необходимости установления этиологических форм ВГ для всех детей с ВГ. С 2017 г. мы начали применять алгоритм этиологической диагностики практически у всех детей с ВГ, обратившихся в ГАУЗ СО ОДКБ, поскольку появилось понимание взаимосвязи формы и типа ВГ с определением дальнейшей терапевтической тактики.
Цель исследования: совершенствовать подходы к установлению этиологических форм ВГ у детей для оптимизации терапевтической тактики и диспансерного наблюдения.
Методы
Было проведено ретроспективное одномоментное поперечное исследование.
На первом этапе проанализирована база данных лаборатории неонатального скрининга ГБУЗ СО КДЦ ОЗМиР, в которой имелась информация по результатам ретестирования 276 детей с ВГ, рожденных с 2004 по 2021 г. При анализе данных из медицинской информационной системы Областного центра детской эндокринологии (ОЦДЭ) выявлено, что 115 детей состоят под диспансерным наблюдением в центре. Из них у 99 детей определен тип ВГ: 1-я группа ВГ – 67 детей; 2-я группа ВСГ – 32 ребенка. Тип гипотиреоза устанавливался на основании данных ретеста при проведении неонатального скрининга: ВГ – уровень ТТГ повышен, сТ4 – снижен; ВСГ – уровень ТТГ повышен, сТ4 – выше нижнего предела референсных значений (9,8 пмоль/л для РИ лаборатории неонатального скрининга). Данные представлены в табл. 1.
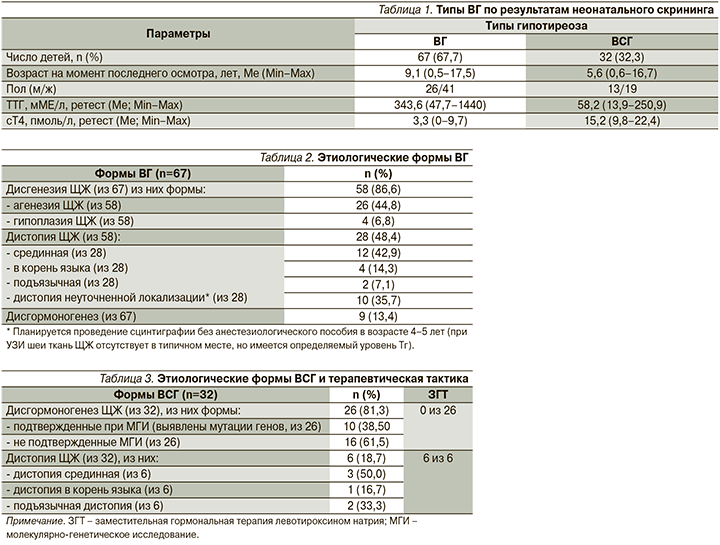
На основании алгоритма этиологической диагностики, представленного на рисунке, проведена этиологическая диагностика типов гипотиреоза, представленная в табл. 2 и 3.
Результаты
Установленная нами структура ВГ несколько отличается от данных, изложенных в литературе [1, 2], поскольку в нашей группе детей преобладают формы дисгенезии ЩЖ (86,6%). По нашему мнению, основным моментом в разграничении форм ВГ является именно экспертное УЗИ шеи в максимально ранние сроки после диагностики ВГ с четким разграничением: тиреоидная или нетиреоидная ткань находится в типичном месте расположения ЩЖ с последующим определением уровня Тг.
В случаях установления ВСГ по результатам неонатального ретеста начиная с 2017 г. ЗГТ стартово не назначается. Ребенок в 1-й месяц жизни направляется в ОЦДЭ, где проводится обследование, согласно представленному алгоритму этиологической диагностики (см. рисунок). В случае установления факта дистопии ЩЖ (УЗИ – ткани нет в типичном месте, но имеется определяемый уровень Тг) сразу назначается ЗГТ.
В случаях наличия тиреоидной ткани в типичном месте назначаются препараты калия йодида с ежемесячным мониторингом ТТГ и сТ4, а также планируется проведение МГИ на панель генов «врожденный гипотиреоз» методом секвенирования нового поколения в лаборатории молекулярно-генетической диагностики Института персонализированной медицины ФГБУ «НМИЦ эндокринологии» Минздрава РФ. Все исследования проводятся для детей бесплатно в рамках Программы помощи детям с заболеваниями эндокринной системы «Альфа-Эндо», реализуемой Фондом поддержки и развития филантропии «КАФ». В нашей группе пациентов из 26 пациентов с врожденным субклиническим гипотиреозом на фоне дисгормоногенеза у 10 детей выявлены гетерозиготные мутации в генах TPO, DUOX2, RTSH, Tg. GLIS3 PAX8; у 12 – мутаций не обнаружено; у 4 детей – МГИ в плане. Все пациенты с ВСГ в настоящее время получают препараты калия йодида в возрастных дозах. У 8 пациентов с ВСГ, которые принимали ЗГТ, назначенную ранее 2017 г., проведена пробная отмена левотироксина под динамическим контролем гормонального профиля и произведен пересмотр диагноза с ВГ на ВСГ. В настоящее время все они находятся под динамическим контролем и принимают препараты йода.
Заключение
Осведомленность врачей разных специальностей (неонатологов, педиатров, детских эндокринологов) в современных подходах к этиологической диагностике ВГ позволит сделать правильный выбор метода терапии, в ряде случаев отказавшись от ЗГТ.


