Введение
Главной задачей лечения ВИЧ-инфекции у детей в данное время является сохранение их здоровья для полноценной и качественной жизнедеятельности во взрослой жизни. На сегодняшний день с помощью антиретровирусной терапии (АРВТ) удается успешно подавлять репликацию вируса иммунодефицита человека, что позволяет восстанавливать резервы организма для борьбы с оппортунистическими инфекциями, тем самым улучшать качество и продлевать жизнь пациентов. Выделяют две цели АРВТ детей: первая подразумевает увеличение продолжительности жизни и улучшение ее качества за счет создания условий для формирования, сохранения и восстановления иммунной системы, предотвращения клинического прогрессирования заболевания; вторая включает профилактику передачи ВИЧ-инфекции в популяции [1].
По данным Всемирной организации здравоохранения (ВОЗ) в 2019 г. во всем мире АРВТ получали 25,4 млн человек, живущих с ВИЧ. Это соответствует глобальному охвату АРВТ на уровне 67%. Однако, как указывает ВОЗ, необходимы дополнительные усилия для расширения масштабов лечения, особенно для детей и подростков. По состоянию на конец 2019 г. АРВТ получали только 53% детей с ВИЧ-инфекцией [2].
При этом антиретровирусные препараты, как и любые другие лекарственные средства, имеют ряд побочных эффектов, которые служат причиной неэффективности лечения и отмены терапии как взрослым, так и детям [3–5]. В практике врача-дерматовенеролога встречается широкий спектр токсических эффектов антиретровирусных препаратов для детей – от общих побочных явлений до локальных, затрагивающих кожные и слизистые покровы [6–8]. Однако работ, описывающих клинические проявления дерматозов на фоне проведения АРВТ детям, небольшое количество. Постоянное совершенствование знаний о побочных эффектах АРВТ для детей необходимо для подбора оптимальных схем терапии, прогнозирования отсроченных результатов лечения, повышения уровня приверженности приему препаратов, а также для улучшения дифференциальной диагностики полиморбидной патологии у детей с ВИЧ-инфекцией, которая может быть обусловлена как девиациями иммунитета на фоне основного заболевания, так и побочными эффектами от препаратов.
Лечение ВИЧ-инфекции у детей
В настоящее время выделяют следующие классы антиретровирусных препаратов (табл. 1): нуклеозидные ингибиторы обратной транскриптазы (НИОТ/NRTI); комбинированные НИОТ (НИОТ/NRTI); ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ/NNRTI); комбинированные ННИОТ/NNRTI+НИОТ/NRTI; ингибиторы протеазы (ИП/PIs); комбинированные ингибиторы протеазы (ИП/PIs); ингибиторы интегразы (ИИ/II); комбинированные ИИ/II+НИОТ/NRTI; ингибиторы слияния (фузии) (ИC/FIs); ингибиторы (блокаторы) рецепторов [9, 10].
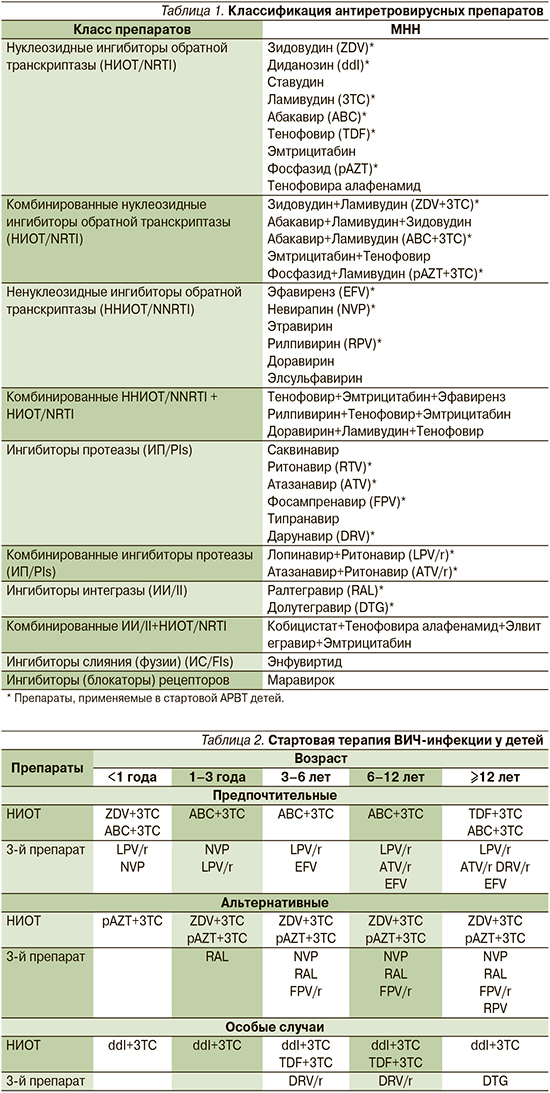
Данные группы препаратов направлены на ингибирование различных ферментов ВИЧ, с их помощью удается подавлять репликацию вируса и улучшать состояние пациентов.
Согласно федеральным клиническим рекомендациям от 2017 г. «ВИЧ-инфекция у детей», к показаниям к безотлагательному началу АРВТ детей на сегодняшний день относятся:
1. Возраст до 3 лет.
2. Стадии Российской классификации 2В, 4А, 4Б, 4В, 5.
3. Уровень СD4 у детей 3–5 лет не более 750 клеток/мл, или не более 25%; у детей 5 лет и старше – не более 350 клеток/мл.
4. Уровень вирусной нагрузки ВИЧ в крови свыше 100 тыс. копий/мл.
5. Наличие таких сопутствующих заболеваний, как активный туберкулез; хронический вирусный гепатит С у детей 3 лет и старше; хронический вирусный гепатит В (если показано его лечение); заболевания, требующие длительного применения иммуносупрессивной терапии (лучевая терапия, кортикостероидные гормоны, цитостатики).
Кроме того, АРВТ пациентам подросткового возраста назначается по следующим дополнительным показаниям: беременность; с противоэпидемической целью инфицированному ВИЧ-партнеру в дискордантной паре; ВИЧ-инфицированному подростку с рисками горизонтальной передачи ВИЧ [1].
Для лечения ВИЧ-инфекции у детей стартовая схема терапии состоит из двух НИОТ и третьего препарата другого класса: один ННИОТ, или один ИП, или один ИИ (табл. 2).
Побочные эффекты АРВТ у детей
Побочные эффекты АРВТ делятся на немедленные (возникают сразу после начала приема препарата), ранние (развиваются в первые дни или недели лечения) и отдаленные (появляются спустя несколько месяцев или даже лет). По степени тяжести токсические реакции разделяют на легкие, средние, тяжелые и угрожающие жизни. Одно патологическое состояние может быть характерно как для отдельного антиретровирусного лекарственного средства, так и для всего класса этих препаратов [11].
По данным многочисленных авторов, АРВТ детей имеет широкий диапазон побочных эффектов – от легкой непереносимости, которая может исчезать самостоятельно, до угрожающих жизни состояний [12–14]. Однако установить причину той или иной патологии у ВИЧ-инфицированных пациентов, принимающих АРВТ, порой бывает достаточно затруднительно. Это связано с необходимостью дифференцировать истинные побочные эффекты АРТВ с токсическими проявлениями терапии сопутствующих заболеваний (например, токсикодермия на фоне приема амфотерицина В при лечении аспергиллеза легких), болезнями на фоне девиации иммунитета (себорейный дерматит). У детей проблема побочных эффектов АРВТ изучена недостаточно ввиду ограниченного количества исследований, тем не менее имеющиеся данные говорят о соответствии количества токсических реакций детей и взрослых [15]. Однако одни проявления со стороны детей встречаются реже, чем у взрослых (например, гепатотоксическое действие невирапина у детей отмечается редко), а другие, наоборот, у детей встречаются чаще (например, вызванная эфавирензем сыпь или нарушения минерализации костей при приеме тенофовира) [11].
Условно все побочные эффекты АРВТ у детей можно разделить на пять групп (табл. 3): угнетение кроветворения (анемия, нейтропения, тромбоцитопения), токсическое действие на митохондрии (лактацидоз, гепатотоксичность, панкреатит и периферическая нейропатия), метаболические нарушения (липодистрофия, гиперлипидемия, гипергликемия-, инсулинорезистентность, сахарный диабет), аллергические реакции (включают кожные проявления и реакции гиперчувствительности) и гепатотоксичность невирапина.
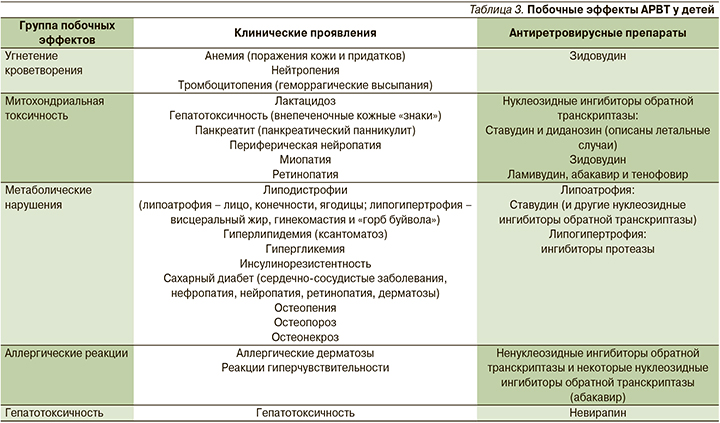
Угнетение кроветворения чаще всего вызывает зидовудин, что проявляется в виде анемии, нейтропении, реже – тромбоцитопении. Анемия в свою очередь служит причиной поражения кожи и ее придатков в виде бледности кожных покровов, ксероза, диффузной телогеновой алопеции, ангулярного хейлита и ониходистрофий. Тромбоцитопения может проявляться на коже в виде геморрагических пятен (петехий, пурпуры и экхимозов).
Токсическое воздействие на митохондрии наиболее часто оказывают НИОТ, при этом существует иерархия клеточной токсичности данной группы препаратов [16, 17]. Наиболее часто побочные эффекты регистрируются при приеме ставудина и диданозина, затем зидовудина и в наименьшей степени – ламивудина, абакавира и тенофовира. Гепатотоксичность, вызванная данными препаратами, служит причиной классических внепеченочных «знаков»: телеангиоэктазий, пальмарной эритемы («печеночные ладони»), ониходистрофий («белые ногти»), печеночноклеточной желтухи и других неспецифических дерматозов [18, 19]. Также отдельно стоит отметить токсическое воздействие на печень невирапина и, согласно инструкции по применению, не назначать данный препарат пациентам с печеночной недостаточностью и лекарственными средствами, угнетающими цитохром P-450.
При панкреатите возможно появление панкреатического панникулита, обусловленного воздействием ферментов поджелудочной железы на подкожно-жировую клетчатку [20].
Метаболические нарушения встречаются в первую очередь при приеме ставудина и ингибиторов протеаз, реже – других НИОТ [21]. Истончение подкожно-жировой клетчатки в области лица, конечностей и ягодиц вызывают НИОТ, а накопление жиров (висцеральный жир, гинекомастия, «горб буйвола») – ингибиторы протеазы [22, 23]. При этом любая липодистрофия у детей ведет к формированию в дальнейшем метаболического синдрома (инсулинорезистентность, ожирение, гипертония, дислепидемия), а впоследствии и сахарного диабета 2 типа с поражением почек, сердечно-сосудистой системы, сетчатки, периферической нервной системы и кожи. У детей патология кожи, ассоциированная с метаболическими, васкулярными, неврологическими или иммунными нарушениями, чаще всего проявляется черным акантозом, эруптивными ксантомами, кожными инфекциями (бактериальными, грибковыми, смешанными) [24].
Аллергические побочные эффекты у детей включают кожные проявления и реакции гиперчувствительности. Их чаще вызывают ННИОТ, а также некоторые НИОТ, в частности абакавир [25]. Симптомы могут появиться в любое время, наиболее часто в первые 6 недель, при этом исчезают через 24–48 часов после отмены препарата. После возобновления приема побочные эффекты могут включать анафилаксию, гипотензию, печеночную, почечную или дыхательную недостаточность, вплоть до гибели пациента. В связи с этим возобновление приема абакавира при установленных анамнестически аллергических реакциях на данный препарат противопоказано [26]. Согласно инструкции по применению многих ННИОТ, со стороны кожи и подкожно-жировой клетчатки часто регистрируется клиническая симптоматика аллергической «сыпи» (12,5%), нечасто – синдром Стивенса–Джонсона, токсический эпидермальный некролиз (возможен летальный исход с частотой 0,2%), ангионевротический отек, крапивница.
Заключение
На сегодняшний день существует множество антиретровирусных препаратов, способных влиять на различные этапы патогенеза ВИЧ у детей, тем самым удается снизить вирусную репликацию и улучшить качество жизни маленьких пациентов. Однако данные препараты обладают побочными эффектами, проявляющимися поражением кожи и слизистых оболочек.
Все дерматозы, возникающие на фоне приема АРВТ у детей можно разделить на болезни кожи в результате угнетения кроветворения, гепатотоксичности, нарушений в работе поджелудочной железы, метаболических нарушений (сахарный диабет 2 типа) и аллергические реакции.
Вклад авторов. Концепция литературного обзора – О.Н. Позднякова. Написание текста – С.Г. Бычков. Редактирование – О.Б. Немчанинова, Т.Б. Решетникова. Анализ литературных данных – Г.С. Карпович.


