Введение
В современной дерматологии и косметологии коррекция гиперпигментации занимает значительное место в практической деятельности. Неопухолевые меланиновые гиперпигментации кожи служат широко распространенной причиной обращения за врачебной помощью, особенно пациентами старшего возрастного периода (после 50 лет) [1].
Но с возрастом добиться равномерного цвета лица становится все сложнее по нескольким причинам: возрастное изменение активности меланоцитов в сторону повышения синтеза меланина, в т.ч. вследствие хронического воздействия ультрафиолетового излучения; неравномерность ороговения и огрубение кожного покрова (гиперкератоз); сосудистые изменения дермы, воздействие гормональных факторов.
Аномальное накопление пигмента приводит к возникновению ряда дерматологических и эстетических проблем, таких как солнечные лентиго (возрастные пятна), мелазма, эфелиды (веснушки). Актуальной проблемой современной косметологии также является посттравматическая гиперпигментация, которая в ряде случаев возникает вследствие воспалительного процесса при акне или как осложнение ряда процедур, сопровождающихся повышенной травматизацией кожных покровов [2].
В любом случае гиперпигментация, являясь косметическим дефектом, способна в значительной степени снижать качество жизни пациентов.
Стандартные терапевтические протоколы обычно включают устранение провоцирующих факторов, ежедневное применение фотозащиты с высокой степенью SPF, применение отбеливающих топических средств и инъекционной мезотерапии, а также проведение активной редукции пигмента посредством физических методов терапии [3].
Лазерная терапия
В целях коррекции пигментации широко используются лазеры и фототерапия, направленные на целевую редукцию хромофора (меланина). Но в последние годы все большую популярность также приобретает фракционный дермальный оптический термолиз (ДОТ-терапия) с помощью СО2-лазера.
Известно, что кожа в пигментных очагах содержит более активные меланоциты. Эти клетки продуцируют большее количество зрелых меланосом, активно передавая их по дендритным отросткам к кератиноцитам. Уровень залегания и распределения меланина в коже служит важным фактором, определяющим успех или неудачу терапии. Это особенно важно в случаях смешанной гиперпигментации, при которой удаление дермального пигмента низкоэффективно при стандартной терапии [4].
Хотя для абляционного СО2 лазера хромофором является вода, он способен косвенно уменьшать отложения меланина как в эпидермисе, так и в дерме. Из-за испарения участков кожи количество синтезированного меланина и аномальных меланоцитов уменьшается. Кроме того, длина волны позволяет эффективно удалять и дермальные меланофаги. Благодаря фракционному воздействию ДОТ и правильно выбранному режиму терапии длительность процесса регенерации эпидермиса минимальна, в силу чего миграция новых меланоцитов в новообразующийся эпидермис замедлена и вероятность возникновения послевоспалительной гиперпигментации (PIH) значительно снижается [5].
Благодаря модуляции формы импульса у ряда современных лазерных аппаратов стало возможно добиться снижения остаточного теплового повреждения до необходимой величины без изменения высоты пикового импульса, что устраняет основу развития PIH, нередко наблюдаемой после аблятивного лазерного лечения.
Более того, контроль теплового воздействия на ткани позволяет не использовать всю энергию за один импульс, а разбить ее по времени для обеспечения термической релаксации эпидермиса и дополнительной минимизации риска возникновения PIH.
В настоящее время появляются все новые исследования на тему сочетанного применения различных видов лазерной терапии между собой и в комбинации с другими методами лечения [6].
В большинстве случаев гиперпигментации лазеры следует применять в качестве терапевтических средств 2-й и 3-й линий, когда эффективность наружной и инъекционной терапии минимальна или отсутствует [7, 8].
Не менее чем за месяц до начала лазерной терапии рекомендуется применение солнцезащитных и отбеливающих топических средств для минимизации риска развития PIH.
В случае высокого риска образования PIH рекомендован предварительный курс физиотерапии: фармафорез с топическим осветляющим средством – курс из 10 процедур через день за 3–7 дней до планируемой лазерной терапии.
Клинические наблюдения
Клинический случай 1
Пациентка 41 года. Обратилась с жалобами на участки стойкой симметричной пигментации на коже щек.
Из анамнеза: пигментация появилась во время беременности 3 года назад. Лечилась самостоятельно с помощью солнцезащитных и отбеливающих топических средств, без эффекта.
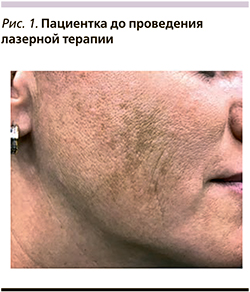 Объективно: кожа лица комбинированного типа, склонная к сухости. III фототип по классификации Фицпатрика. Признаки фото- и хроностарения. В области щек отмечаются симметричные пигментные пятна коричневого цвета размером 3×2 см2 с неровными границами, не возвышающиеся над поверхностью кожи (рис. 1). При исследовании с помощью лампы Вуда отмечается смешанная глубина залегания пигмента.
Объективно: кожа лица комбинированного типа, склонная к сухости. III фототип по классификации Фицпатрика. Признаки фото- и хроностарения. В области щек отмечаются симметричные пигментные пятна коричневого цвета размером 3×2 см2 с неровными границами, не возвышающиеся над поверхностью кожи (рис. 1). При исследовании с помощью лампы Вуда отмечается смешанная глубина залегания пигмента.
Методом аппаратного исследования (мексаметрия) проведено измерение количества меланина в участках гиперпигментации. Среднее значение составило 68,4 у.е.
Диагноз клинический: L81.1 Хлоазма (мелазма).
Подготовка к лазерной терапии: применение топических отбеливающих средств и фотопротекция с высокой степенью SPF (50+) в течение месяца до процедуры. Курс фармафореза с раствором витамина С – 10 процедур через день за 3 дня до проведения лазерной терапии.
Фракционная лазерная терапия мелазмы проводилась однократно с помощью СО2-лазерной системы. Форма импульса, выбранная для проведения процедуры, характеризовалась постоянным высоким пиковым импульсом, не зависящим от последующей термической части, что позволило удалить глубоко залегающий пигмент и минимизировать нагрев ткани при максимальном сокращении времени восстановления кожных покровов. Параметры: мощность (power) – 7 Вт, время выдержки (dwell time) – 500 мкс, расстояние между точками (spacing) – 550 мкм, 2 стека (stack).
Поскольку обрабатываемая площадь кожных покровов была небольшой, анестезии не требовалось. Пациентка перенесла процедуру комфортно. Длительность процедуры составила 5 минут.
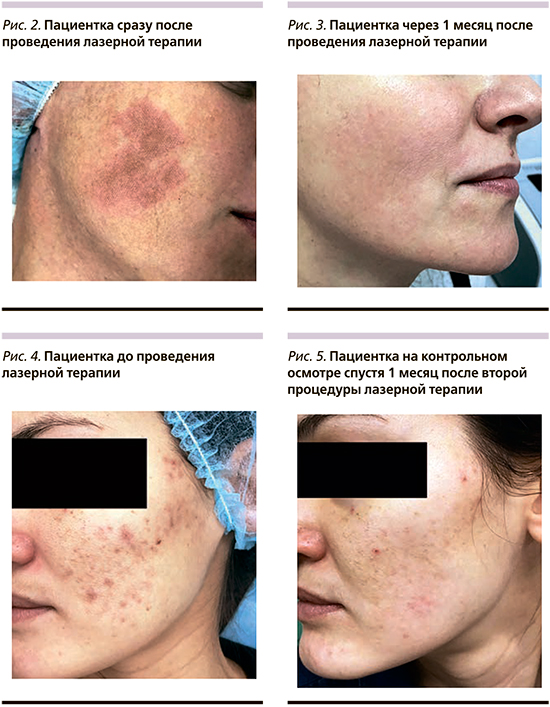
После лазерной терапии отмечена легкая эритема (рис. 2). В завершение процедуры на обработанный участок кожи был нанесен крем с пантенолом.
На 3–4-е сутки после проведенного лечения пациентка отметила легкое потемнение обработанной области, подобное загару, что считается нормальной и краткосрочной реакцией кожи на лазерное воздействие. Следует обязательно предупреждать об этом пациентов с гиперпигментацией, чтобы данное явление не было расценено как побочный эффект и неудача проведенной терапии.
На контрольном осмотре спустя месяц после процедуры отмечено выраженное осветление очагов пигментации и общее выравнивание тона кожи (рис. 3). Также пациентка отметила повышение эластичности и плотности кожи на участках, подвергшихся лазерной терапии. По данным мексаметрии имела место значительная редукция показателя уровня меланина в коже на 48,5% (среднее значение составило 35,2 у.е.). Пациентка удовлетворена результатом.
Клинический случай 2
Пациентка 28 лет. Обратилась с жалобами на пигментные пятна постакне в виде стойкой точечной пигментации в области кожи щек.
Из анамнеза: страдает периодическими высыпаниями застойно-воспалительного характера, следствием разрешения которых являются очаги точечной гиперпигментации. После консультации гинеколога были назначены пероральные гормональные контрацептивы, после чего воспалительный процесс минимизировался, но остаточная пигментация сохраняется в течение года. Самостоятельно на постоянной основе применяет солнцезащитные и отбеливающие топические средства, эффективность которых оценивает как незначительную.
Объективно: кожа лица комбинированного типа, склонная к жирности. В области Т-зоны поры расширены. IV фототип по классификации Фицпатрика. В области щек отмечаются множественные точечные пигментные пятна темно-коричневого цвета с ровными границами, не возвышающиеся над поверхностью кожи. Единичные воспалительные высыпания и рубцы постакне (рис. 4).
Диагноз клинический: L81.0. Послевоспалительная гиперпигментация.
Подготовка к лазерной терапии: применение топических отбеливающих средств и фотопротекция с высокой степенью SPF (50+) в течение месяца до процедуры. Курс фармафореза с раствором витамина С – 10 процедур через день за 5 дней до проведения лазерной терапии.
Фракционная лазерная терапия проводилась с помощью СО2-лазерной системы по схеме 2 процедуры с месячным интервалом. Параметры: мощность (power) – 10 Вт, время выдержки (dwell time) – 600 мкс, расстояние между точками (spacing) – 600 мкм, 3 стека (stack).
Лазерная терапия проведена под аппликационной анестезией. Пациентка перенесла процедуру комфортно. Длительность процедуры составила 15 минут.
После лазерной терапии имела место незначительная эритема. Отек отсутствовал. В завершение процедуры на обработанные участки кожи был нанесен крем с пантенолом.
На контрольном осмотре спустя месяц после второй процедуры отмечены выраженное осветление очагов пигментации, улучшение качественных характеристик кожи, сглаживание микрорельефа и общее выравнивание тона кожи (рис. 5). Пациентка удовлетворена результатом. Планирует продолжать терапию.
Обсуждение
Несмотря на то, что представленные клинические случаи характеризовались длительным существованием пигментации, смешанной глубиной залегания пигмента и высоким фототипом пациентов, благодаря систематизированному и комплексному терапевтическому подходу был достигнут выраженный клинический результат. Применение фармафореза с витамином С в обоих случаях способствовало интенсивному и атравматичному осветлению участков пигментации и снизило риск парадоксального усиления пигментации после лазерной терапии. Использование СО2-лазера приводит не только к удалению уже синтезированного пигмента, но и к уничтожению патологически активированных меланоцитов, что при должном уровне предварительной подготовки снижает риск рецидивирования гиперпигментации, что особенно актуально для мелазмы. Поэтапное воздействие на гиперпигментацию затрагивает максимальное количество звеньев ее патогенеза, а также предотвращает развитие побочных эффектов, что было показано в приведенных примерах.
Заключение
Проблема терапии гиперпигментации в силу многофакторности своего возникновения сложна и требует детализированного, комплексного и бережного подхода. Современные лазерные технологии и возможности строго индивидуализированного подхода к пациенту позволяют максимально эффективно и безопасно проводить терапию не только стандартной возрастной пигментации и сенильного лентиго, но и послевоспалительной пигментации, а также такой сложно поддающейся терапии нозологии, как мелазма.
Возможность модуляции формы импульса, его длительности, контроля выраженности термической нагрузки на ткани позволяет минимизировать повреждение и обеспечивает максимально быструю и качественную репарацию кожи, что особенно актуально и патогенетически оправдано для успешного лечения пациентов с более высокими фототипами кожи (III–IV) и сложными клиническими случаями гиперпигментации.



