Введение
Согласно последним опубликованным данным Федерального регистра сахарного диабета, в Российской Федерации на конец 2018 г. на диспансерном учете состоял 4 237 291 взрослый пациент с сахарным диабетом 2 типа (СД2) [1]. При этом, несмотря на положительную динамику среднего уровня гликированного гемоглобина (HbA1c), в 2014–2018 гг. почти половина (48%) пациентов с СД2 не достигли уровня HbA1c менее 7% [1] и, соответственно, вошли в группу высокого риска хронических осложнений СД, в т.ч. сердечно-сосудистых (инфарктов и инсультов), и смертности от этих событий, т.к. именно HbA1c – один из наиболее важных предикторов возникновения инфаркта миокарда и острого инсульта среди пациентов с СД2 [2].
Необходимо отметить, что в большинстве экономически развитых стран также не удается достигнуть целевых показателей гликемии практически у половины пациентов. Так, по данным S. Edelman [3], несмотря на бурное развитие фармакотерапии в диабетологии и внедрение новых технологий для самоконтроля/лечения пациентов с СД2 (так, с 2005 г. появилось более 40 новых терапевтических опций!), доля пациентов, достигающих уровня HbA1c<7%, существенно не растет и составляет 49% [3].
Безусловно, существует множество факторов, влияющих на достижение целей терапии пациентами с СД2. Значительный вклад вносят и приверженность пациентов терапии, а также их опасения по поводу увеличения массы тела и риска гипогликемии [3–5]. Немаловажным фактором является актуализация необходимости снижения как гликемии плазмы натощак (ГПН), так и постпрандиальной гликемии (ППГ) для обеспечения оптимального контроля пациентов по мере прогрессирования СД2 [6].
Принимая во внимание терапевтические проблемы управления СД2 и желаемые характеристики новых схем лечения, актуальным остается поиск новых фармакотерапевтических возможностей в инсулинотерапии СД2 [7].
В 2018 г. в Роcсии* была зарегистрирована фиксированная комбинация (ФК) аналога базального инсулина гларгин 100 ЕД/мл и прандиального агониста рецепторов глюкагоноподобного пептида типа 1 (арГПП-1) ликсисенатида [8]. В состав этого комбинированного препарата входят два сахароснижающих средства с дополняющими друг друга механизмами действия. Действие препарата направлено на снижение концентрации глюкозы в крови натощак и после приема пищи (ППГ), что улучшает гликемический контроль пациентов с СД2. При этом не увеличивается риск развития гипогликемии (по сравнению с терапией базальным инсулином) и не растет масса тела пациентов [9, 10].
Как показали рандомизированные многоцентровые клинические исследования (КИ) LixiLan-O и LixiLan-L, в которых суммарно приняли участие 1903 пациента с СД2, в т.ч. 530 из России, cнижение уровня HbA1c более выражено при применении ФК гларгина и ликсисенатида, чем при применении только гларгина или только ликсисенатида [9, 10].
В КИ LixiLan-O оценивали параметры эффективности и безопасности применения данного препарата пациентами, ранее не достигавшими целей терапии на пероральных сахароснижающих препаратах (ПССП). Результаты данного КИ показали более выраженное (p<0,0001) снижение средних значений HbA1c к 30-й неделе в группе пациентов, получавших ФК (-1,6%), чем в группах лечения инсулином гларгин (-1,3%) и ликсисенатидом (-0,9%) [9].
Снижение средних значений постпрандиальной концентрации глюкозы в крови (через 2 часа после приема пищи) у пациентов к 30-й неделе при добавлении к лечению ФК инсулина гларгин и ликсисенатида составило -5,68 ммоль/л по сравнению с -3,31 ммоль/л при добавлении только инсулина гларгина и -4,58 ммоль/л при добавлении только ликсисенатида [9]. К концу 30-недельного периода среднее значение изменения массы тела составило у пациентов, получавших комбинированный препарат, -0,3 кг, инсулин гларгин +1,1 кг (p<0,0001) [9]. Частота возникновения подтвержденных симптоматических гипогликемий (≤3,9 ммоль/л) была одинаковой в группах ФК и гларгина и ниже в группе ликсисенатида (1,4 и 1,2 по сравнению с 0,3 случая/пациенто-год) [9].
В LixiLan-O показано, что ФК инсулина гларгин и арГПП-1 ликсисенатида позволило 74% пациентов, ранее не достигших целей терапии при применении таблетированных сахароснижающих препаратов, достичь HbA1c менее 7% [9]. Дополнительным удобством как для пациента, так и для лечащего врача являются режим использования препарата 1 раз в сутки и хорошо известная врачам схема подбора дозы препарата на основании значений ГПН [8].
Представлен клинический случай применения данного препарата, демонстрирующий опыт длительного (более одного года) применения новой опции инсулинотерапии.
Клинический случай
Пациентке Е. 63 лет, экскурсоводу, СД2 диагностирован в 2008 г. в возра-сте 51 года. В 2009 г. выявлена артериальная гипертензия, в 2014-м – ишемическая болезнь сердца, назначено соответствующее лечение сопутствующих заболеваний.
В ноябре 2018 г., когда пациентка поступила в стационар, уровень HbA1c составлял 11,4%, значения ГПН (по данным самоконтроля) в дни перед госпитализацией повысились до 14 ммоль/л, ППГ колебалась от 12 до 17 ммоль/л (по данным дневника самоконтроля и лабораторным данным, полученным в клинике). Индекс массы тела (ИМТ) составлял 30,8 кг/м2.
В ноябре 2018 г. в качестве сахароснижающей терапии она получала метформин 2000 мг/сут, гликлазид 120 мг/сут и эмпаглифлозин 25 мг/сут.
Прежде чем рассмотреть момент старта инсулинотерапии и оценить эффективность дальнейшего ведения пациента, представляется важным более подробно рассмотреть типичный, но оттого не менее драматичный анамнез медикаментозной терапии гипергликемии у данной пациентки с начала заболевания (детали анамнеза восстановлены в ходе анализа амбулаторной карты).
В марте 2008 г. при выявлении СД2 пациентке рекомендовано начать терапию метформином в дозе 1000 мг.
Уровень HbA1c (рис. 1) в момент постановки диагноза составлял 8,2%. Через полгода (в ноябре 2008 г.) при повторном визите рекомендовано увеличение дозы метформина до 2000 мг (уровень HbA1c=7,9%).
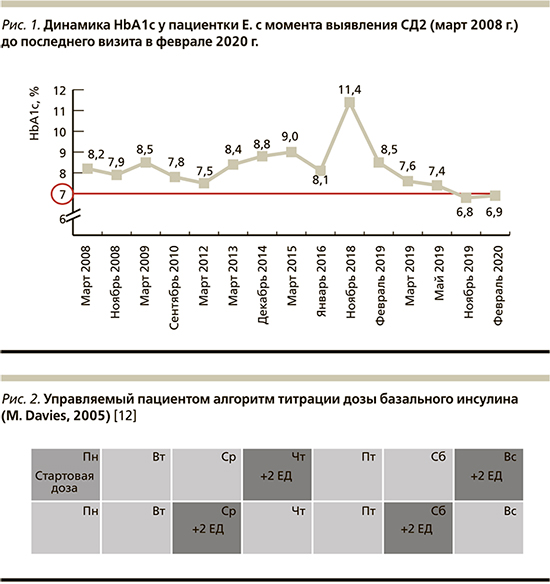
Спустя год после постановки диагноза СД2 (март 2009 г.) уровень HbA1c=8,5%. При этом в записях отмечено, что «пациентка не привержена терапии – дозу метформина не увеличила, принимала препарат нерегулярно». Врач настойчиво рекомендовал принимать метформин в дозе 2000 мг, а также добавить препарат сульфонилмочевины (ПСМ) гликлазид в дозе 60 мг.
После этого пациентка не появлялась на приеме 1,5 года. В сентябре 2010 г. при все том же недостижении целевых значений гликемии (HbA1c=7,8%) она получила рекомендацию увеличить дозу гликлазида до 90 мг. Далее после двугодичного отсутствия в клинике (в мае 2012 г.) с прежним неудовлетворительным контролем гликемии пациентка предъявила врачу жалобы на эпизоды гипогликемии, в связи с которыми ПСМ принимала нерегулярно. Получив консультацию по правильному применению ПССП, важности регулярного дробного питания, пациентка вновь исчезает из «поля зрения» врача более чем на 2 года.
В декабре 2014 г., обратившись за консультацией с анализом HbA1c=8,8%, пациентка получает лишь рекомендацию увеличить дозу гликлазида до 120 мг, спустя еще 2 года (в январе 2016 г. со значением HbA1c=8,1%) – совет добавить к текущей сахароснижающей терапии эмпаглифлозин в дозе 25 мг.
И теперь мы вновь возвращаемся к ноябрю 2018 г. (обратите внимание – опять спустя два года «ненаблюдения», несоблюдения диеты и т.п.), когда пациентка поступила в стационар с HbA1c=11,4%, ГПН=11,3 ммоль/л и ППГ=14,7 ммоль/л на комплексной таблетированной сахароснижающей терапии: метформин 2000 мг/сут, гликлазид 120 мг/сут и эмпаглифлозин 25 мг/сут.
Принято решение о начале инсулинотерапии. Отделению на тот момент уже был доступен новый препарат ФК инсулина гларгин 100 ЕД/мл и арГПП-1 ликсисенатида. Согласно инструкции [8], стартовая доза препарата у пациентов, не достигших целевого HbA1c на ПССП, составляет 10 ЕД препарата в шприц-ручке (10–40) желтого цвета. Важным моментом является необходимость отмены всех ПССП, кроме метформина (именно на этой рациональной и обоснованной схеме терапии были получены результаты клинического исследования LixiLan-O)! Инъекцию препарата необходимо делать 1 раз в сутки в течение часа перед приемом пищи, выбранным как наиболее предпочтительный.
У пациентки Е. предпочтительным (наиболее обильным, богатым углеводами) приемом пищи был выбран завтрак. Таким образом, была начата терапия ФК инсулина и арГПП-1 в дозе 10 ЕД препарата в шприц-ручке (10–40) желтого цвета 1 раз в сутки в течение часа перед завтраком в комбинации с 2000 мг метформина.
Очень важным аспектом правильного применения этого препарата (как и других инсулинов и комбинированных препаратов инсулина) является правильный подбор дозы лекарств. ФК титруется так же, как базальный инсулин, т.е. на основании значений ГПН. Как указано в Алгоритмах специализированной медицинской помощи больным сахарным диабетом [11], обычно дозу базального инсулина титруют 1 раз в 3–7 дней по 2 ЕД по уровню ГПН. Пациентка Е. была обучена (и начала успешно применять) алгоритму титрации дозы, предложенному M. Davies в 2005 г. [12] (рис. 2) и широко известному в нашей стране.
Также пациентка прошла обучение в Школе СД и впервые за долгие годы начала соблюдать диету. Первые 2 недели приема препарата пациентка отметила легкую тошноту, не принесшую дискомфорта, а также снижение аппетита (что в немалой степени способствовало соблюдению рекомендованной диеты). К моменту выписки из стационара значения гликемии в течение дня не превышали 10 ммоль/л.
К февралю 2019 г. пациентка дотитровала дозу ФК инсулина гларгин и ликсисенатида до 22 ЕД препарата, к маю 2019 г. – до 30. Уровень HbA1c в мае 2019 г. составлял 7,4% (рис. 1), значения ГПН – от 5,8 до 7,2 ммоль/л, ППГ – от 6,4 до 8,3 ммоль/л. Масса тела снизилась на 4,5 кг. ИМТ таким образом снизился до 29,3 кг/м2. Пациентка отмечала, что «стала есть меньше, чем раньше». Жалоб на тошноту не было.
Спустя год после старта применения ФК инсулина гларгин и ликсисенатида в ноябре 2019 г. HbA1c был равен 6,8%, т.е. впервые за многие годы опустился ниже 7%. Масса тела была стабильной – ИМТ=29,5 кг/м2.
Последний визит состоялся в феврале 2020 г. Устойчивое достижение целевых показателей гликемии (HbA1c≤7%) сохраняется спустя более года применения ФК инсулина гларгин и ликсисенатида в дозе 30 ЕД 1 раз в сутки в сочетании с 2000 мг метформина. Необходимо отметить высокую приверженность пациентки терапии.
Обсуждение
Подробный анализ результатов сахароснижающей терапии, которую получала пациентка Е. на протяжении более 10 лет жизни с СД, был нами проведен не случайно. На данном примере мы можем наглядно видеть барьеры, которые неизбежно сопровождают нас и наших пациентов на пути к достижению целей терапии: низкая приверженность пациентов назначаемой терапии, длительное (до 2 лет и более!) отсутствие пациентов на приеме у врача, в то время как современные рекомендации четко указывают на необходимость интенсификации сахароснижающей терапии при ее неэффективности (т.е. в отсутствие достижения индивидуального целевого уровня НbА1c) не позднее чем через 6 месяцев (лицам с низким риском гипогликемий целесообразно не позже чем через 3 месяца) после выявления недостаточности текущей схемы терапии. С 2008 по 2019 г. (на протяжении более 10 лет!) пациентка ни разу (до старта инсулинотерапии) не достигала целевого уровня HbA1c, что безусловно не может не приводить к увеличению риска долгосрочных микро- и макрососудистых осложнений [13].
В данном разборе наглядно показана и «клиническая инертность» (демонстрируемая по всему миру [5, 14]) со стороны лечащего врача, которая является следствием господствующего на настоящий момент пошагового подхода к интенсификации сахароснижающей терапии. В противоположность данному подходу одномоментная интенсификация лечения как на самых ранних (в виде ФК 2 ПССП), так и на более поздних этапах (в виде ФК инсулина с арГПП-1) прогрессирования таких хронических заболеваний, как СД, может помочь достигать лучших целей.
В представленном клиническом случае продемонстрирован пример достижения целевого уровня HbA1c менее 7% пациенткой с исходным уровнем HbA1c=11,4%. Хотелось бы отметить, что, разумеется, нельзя «доводить» ситуацию сахароснижающей терапии до таких показателей, следует четко доносить до пациентов, неустанно разъяснять им возможные (и, к сожалению, неизбежные) последствия подобного безответственного по отношению к самому себе поведения. Безусловно, в представленном клиническом случае ФК инсулина и арГПП-1 могла и не привести к желаемому результату, т.к. даже в рамках клинических исследований она оценивалась у пациентов с исходным уровнем HbA1c до 10% [9]. В подобных сравнительно «запущенных» случаях всегда есть вероятность, что пациент будет нуждаться в более интенсивных режимах инсулинотерапии. На основании данных КИ LixiLan-O мы можем прогнозировать результаты на более «типичной» выборке пациентов: в группах больных с исходным уровнем HbA1c (до старта инсулинотерапии) от 7 до 10% вероятность достичь HbA1c менее 7% составляет 74% в случае применения ФК инсулина гларгин и арГПП-1 ликсисенатида [9].
Заключение
На примере пациентки Е. показано, что ФК аналога базального инсулина гларгин и арГПП-1 ликсисенатида [8] в реальной клинической практике применения демонстрирует параметры эффективности и безопасности, ранее показанные в клинических исследованиях [9]. Можно отметить высокую приверженность пациентки данной сравнительно простой схеме терапии (утром перед завтраком 1 инъекция препарата вместе с метформином), отсутствие увеличения массы тела (что выгодно отличает данный вариант старта инсулинотерапии от привычной опции старта инсулинотерапии с базального инсулина), а также тот факт, что препарат продемонстрировал устойчивость сахароснижающего эффекта на протяжении более одного года применения препарата.



