Введение
Монетоподобная головная боль (МПГБ; англ. «nummular headache», ранее используемый термин «головная боль в форме монеты», англ. «сoin-shaped headache») является одним из видов первичной головной боли, согласно Международной классификации головных болей 3-го пересмотра (МКГБ-3; The International Classification of Headache Disorders, 3rd edition, 2013) [1]. Изучение этого заболевания представляет интерес ввиду особенностей клиники и трудностей дифференциальной диагностики. МПГБ – боль вариабельной длительности, непрерывная (постоянная) или прерывистая (в виде приступов), часто хроническая, при которой болевые ощущения сосредоточены на небольшой ограниченной области кожи головы, имеющей округлую форму обычно диаметром от 1 до 6 см, в отсутствие каких-либо структурных повреждений [1]. Интенсивность боли обычно средняя или умеренная.
Согласно МКГБ-3, диагностическими критериями МПГБ являются следующие признаки (A-C):
A) непрерывная или прерывистая головная боль, соответствующая критерию B;
B) локализация боли исключительно в области волосистой части головы со всеми следующими четырьмя характеристиками: 1) резко очерчена, 2) фиксирована по размеру и форме, 3) круглой или эллиптической формы, 4) 1–6 см в диаметре;
C) отсутствие соответствия другим видам головной боли, описанным в МКГБ-3 [1].
Участки боли могут быть локализованы в любой части головы, но наиболее часто – в теменной области. Реже описывают би- или мультифокальную локализацию МПГБ, при этом каждый участок сохраняет все характеристики заболевания [1]. Интенсивность боли, как правило, варьируется от легкой до умеренной, но возможен и более выраженный характер. Описаны спонтанные или провоцируемые обострения боли. Продолжительность болевого периода варьируется: до 75% опубликованных случаев заболевания сообщают о хроническом течении (дольше чем 3 месяца), но также описаны случаи с длительностью приступов в течение нескольких дней, часов, минут и даже секунд [2]. На участке боли в области волосистой части головы обычно обнаруживаются различные комбинации нарушений чувствительности (гипестезии, дизестезии, парестезий, аллодинии и/или локальной болезненности при пальпации) [3]. При обследовании пациента должны быть исключены другие причины боли, в частности структурные и дерматологические повреждения.
Обзор литературных источников показал, что статистические данные по распространенности МПГБ предоставить невозможно ввиду редкой встречаемости и нечастого упоминания в литературе.
Патогенез до сих пор остается неизвестным. В настоящее время наиболее признана периферическая теория, объясняющая МПГБ как локальное болевое расстройство, вызванное раздражением терминальных ветвей тройничного нерва, с последующим развитием центральной сенситизации [4, 5]. Вероятно, имеется и центральный механизм, однако он до сих пор не раскрыт [6, 7].
Цель исследования: изучение особенностей клиники, коморбидных состояний, методов диагностики и лечения МПГБ.
Методы
Проведено обсервационное когортное исследование пациентов, страдающих МПГБ. Пациенты наблюдались в течение 3 месяцев. Часть пациентов получала антиконвульсант габапентин курсом 21 день. Выбор препарата для лечения был основан на литературных данных. Эффективность лечения оценивалась по динамике интенсивности болевого синдрома, оцениваемой по Цифровой рейтинговой шкале (ЦРШ). Основным исходом исследования было купирование или снижение интенсивности боли.
Критерием включения в исследование было соответствие характера головной боли пациента критериям МПГБ по МГКБ-3.
Отбор участников исследования проводился в стационарных и амбулаторных лечебных учреждениях города Челябинска. В связи с редкой частотой данного вида головой боли процесс набора пациентов в исследование продолжался в течение 2 лет. Продолжительность периода наблюдения за каждым пациентом составила 3 месяца, из них лечение антиконвульсантом длилось 3 недели.
Прием препарата Габапентин осуществлен в суточной дозе 600 мг в 3 приема. Согласно инструкции, суточную дозу титровали начиная с 1 капсулы (300 мг) на ночь в первые сутки, добавляя по 1 капсуле в день до необходимой дозы. По достижении терапевтической дозы пациенты получали препарат в течение 21 дня, после чего габапентин постепенно отменяли.
В связи с малым числом наблюдений статистический анализ данных не проводился.
Результаты
Объекты (участники) исследования
Нами были исследованы 6 пациентов с МПГБ в возрасте от 24 до 67 лет. Среди наблюдаемых было 5 женщин и 1 мужчина. Диагноз первичной МПГБ был установлен на основании критериев МКГБ-3. Диагностический поиск при монетоподобной цефалгии требует исключения вторичного характера головной боли путем тщательного клинического обследования, включая нейровизуализацию. Всем пациентам проведены методы клинического исследования (оценка неврологического статуса, оценка выраженности боли по ЦРШ), а также нейровизуализация методом магнитно-резонансной томографии (МРТ) головного мозга.
По данным литературы, в качестве инструмента для дифференциальной диагностики МПГБ и мигрени может быть использован достаточно простой и информативный клинический метод – картографическое исследование болевой чувствительности (cartographic investigation of pressure pain sensitivity) [8]. К сожалению, не удалось найти подробных сведений о технике данного метода. В связи с этим нами предложено графическое изображение на схеме скальпа участков измененной болевой чувствительности кожи волосистой части головы (см. рисунок). Данные участки могут быть выявлены при монетоподобной цефалгии и не характерны для мигрени. Использовали готовую схему человеческого скальпа [9]. Для оценки уровня тревожности применяли клиническую шкалу Спилбергера–Ханина.
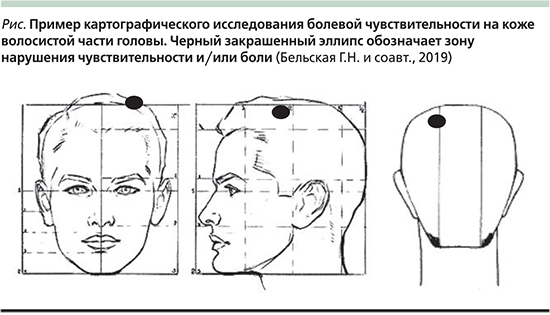
Сведения о пациентах приведены в табл. 1.
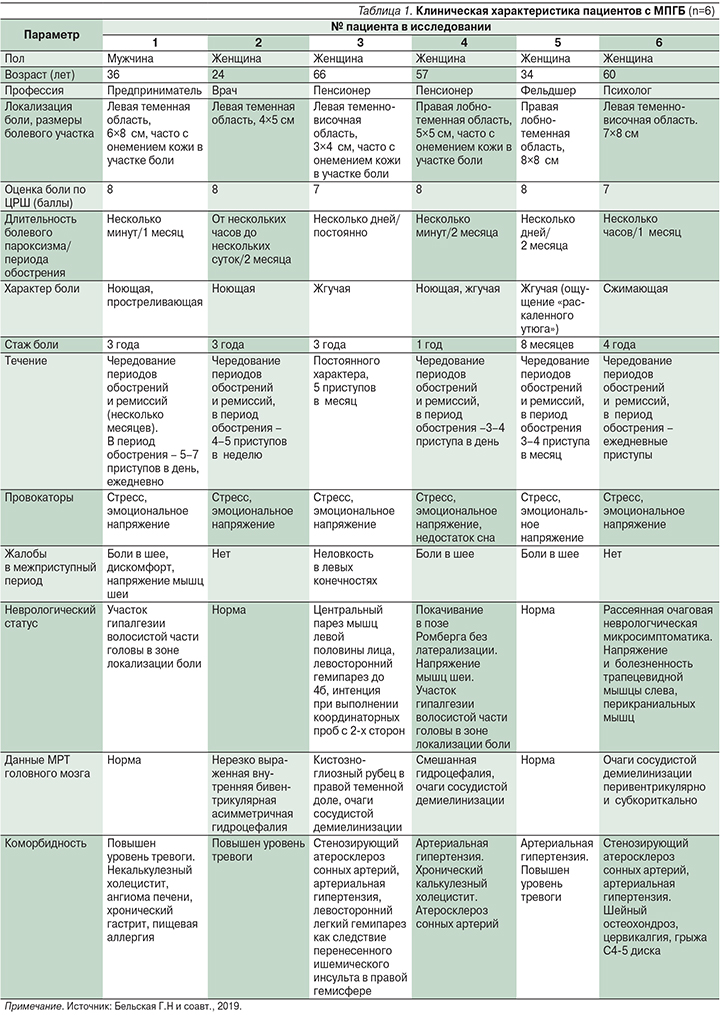
Как следует из представленных в табл. 1 данных, у всех пациентов боль локализовалась в теменной области головы. Диаметр болевого участка колебался от 3 до 8 см, что согласуется с данными литературы. Интенсивность боли составляла 7–8 баллов по ЦРШ, что трактовалось пациентом как «очень сильная боль». Характер боли был описан как жгучий, ноющий, сжимающий. Длительность приступа боли составила от нескольких минут до нескольких суток. Течение болезни у большинства пациентов было ремиттирующим с чередованием периодов обострений и ремиссий. У всех больных приступы провоцировались эмоциональным стрессом, при этом у трех пациентов из шести сопутствующим заболеванием стала артериальная гипертензия. У двух пациентов в неврологическом статусе был обнаружен участок гипалгезии волосистой части головы в зоне локализации боли, что является характерным, но не облигатным признаком МПГБ. Чувствительные нарушения были зарегистрированы с помощью предложенного нами картографического исследования болевой чувствительности на коже волосистой части головы. МРТ головного мозга не выявила специфических изменений.
Следуя современным представлениям о лечении больных такой патологией и учитывая данные обзора зарубежной литературы, трем пациенткам (№ 3, 4, 6, см. табл. 1) в период обострения был назначен габапентин. Габапентин был назначен в суточной дозе 600 мг в 3 приема курсом на 21 день с предварительной титрацией и последующей постепенной отменой. Остальные пациенты получали симптоматическую терапию для купирования боли (нестероидные противовоспалительные препараты, ненаркотические анальгетики) в стандартных терапевтических дозах.
Основные результаты исследования
Сведения о результатах лечения МПГБ представлены в табл. 2. Как видно из представленных данных, у всех пациентов в течение 3 месяцев произошло уменьшение болевого синдрома. Регрессировали чувствительные нарушения в зоне боли по данным картографического исследования болевой чувствительности на коже волосистой части головы. Пациенты хорошо откликались на терапию габапентином. Менее выражен был лечебный эффект у больных, получавших симптоматическую терапию.
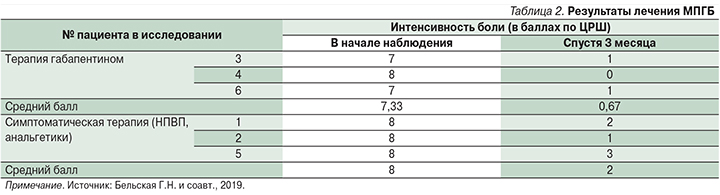
Препарат хорошо переносился больными, в начале лечения у одного пациента отмечено незначительное несистемное головокружение, сонливость, которые регрессировали в течение 1-й недели приема.
Обсуждение
Анализ собственных клинических наблюдений позволяет считать, что МПГБ по происхождению является первичной, нередко коморбидна с тревогой, имеет ремиттирующий характер течения; обострения провоцируются стрессами. Наиболее частой локализацией головной боли является теменная область. У ряда пациентов наблюдались чувствительные нарушения в зоне боли, для регистрации которых нами предложено картографическое исследование болевой чувствительности на коже волосистой части головы. Учитывая жгучий характер головной боли и значительную интенсивность, наличие участков измененной чувствительности на коже волосистой части головы, можно предположить, что МПГБ близка по происхождению периферической нейропатической боли с центральной сенситизацией. Габапентин продемонстрировал эффективность в купировании болевого синдрома при данном виде цефалгии.
Согласно литературным данным, клинические исследования по лечению МПГБ проводились, поэтому уровень доказательств для любого варианта ее лечения низок. Описано успешное лечение с помощью трициклических антидепрессантов, габапентина и ботулотоксина типа А [10].
По наблюдениям авторов, при МПГБ наиболее эффективным пероральным препаратом является габапентин [3, 7, 8, 10]. Подкожная инъекция ботулотоксина типа А в болевую область также представляется эффективной и должна рассматриваться как альтернатива габапентину [11].
Имеются данные об успешном применении при МПГБ одной из разновидностей нейростимуляции, а именно методики подкожной стимуляции периферического нервного поля (subcutaneous peripheral nervous field stimulation – sPNFS). Данный метод является установленной процедурой лечения хронической локализованной невропатической боли периферического происхождения. Технически она представляет собой разновидность хирургической нейростимуляции, когда электроды имплантируются подкожно в надапоневротическом слое, непосредственно в зоне боли. Из-за расположения основных контактов электрода прямо в зоне боли такую стимуляцию еще называют таргетной («Target Stimulation»). Она стимулирует свободные подкожные нервы и вызывает приятную парестезию в области боли. Если регулярная консервативная терапия уже исчерпана, то sPNFS может стать эффективным новым вариантом лечения хронической головной боли. Процедура минимально инвазивна, с низким риском осложнений, однако высокая стоимость лечения и возникающие в связи с имплантацией электрода противопоказания к дальнейшему проведению МРТ ограничивают применение этого метода при МПГБ [12].
В нашем исследовании выбор препарата был продиктован тем, что габапентин по строению сходен с нейротрансмиттером гамма-аминомасляной кислотой (ГАМК), однако механизм его действия отличается от такового других препаратов, взаимодействующих с ГАМК-рецепторами (в частности, вальпроевой кислоты). Он не обладает ГАМКергическими свойствами и не влияет за захват и метаболизм ГАМК. Проведенные исследования показали, что габапентин связывается с α2-δ-субъединицей вольтаж-зависимых кальциевых каналов и снижает поток ионов кальция, играющих важную роль в возникновении нейропатической боли. Другими механизмами действия габапентина являются уменьшение глутамат-зависимой гибели нейронов, увеличение синтеза ГАМК. Показанием к назначению препарата, согласно инструкции, является нейропатическая боль [13].
Габапентин выпускается в виде капсул по 300 мг. Изучение фармакокинетики габапентина показало, что препарат обладает биодоступностью около 60%, выводится исключительно почками в неизмененном виде, метаболизму не подвергается. Он не индуцирует окислительные ферменты печени со смешанной функцией, участвующие в метаболизме лекарственных средств, что важно для коморбидных пациентов. Клиренс габапентина из плазмы снижается у пожилых людей и больных с нарушенной функцией почек, что требует коррекции дозы, в т.ч. у пациентов, получающих лечение гемодиализом [14].
Ограничения исследования
В связи с малым объемом выборки полученные результаты носят характер описания клинических наблюдений и не обладают статистической достоверностью. Необходимы дальнейший отбор и исследование пациентов с МПГБ.
Заключение
МПГБ – весьма редкий вид первичной цефалгии, патогенез которой в настоящее время неизвестен. В связи с этим возможна только клиническая диагностика данного заболевания. Специфической терапии не существует, отсутствуют клинические исследования, однако прослеживается клиническое сходство МПГБ с периферической нейропатической болью. В настоящее время вопрос о том, является ли МПГБ нейропатической, активно изучается.
Учитывая роль центральной сенситизации в патогенезе данного вида цефалгии, наличие кинических черт периферической нейропатической боли (интенсивность, ощущение жжения, онемения, наличие аллодинии в зоне боли, гипоалгезия болевых участков), для лечения МПГБ многие авторы выбирали габапентин. Лечение антиконвульсантами в виде короткого курса, в частности габапентином, оправданно. В нашем исследовании препарат продемонстрировал эффективность, хорошую переносимость и безопасность. Также обращает на себя внимание доброкачественность течения данного вида цефалгии, о чем необходимо помнить как врачу, так и пациенту.



