Введение
Исторически описания и исследования дивертикулярной болезни толстой кишки (ДБТК) являются относительно современным явлением. Французский патологоанатом J. Cruveilhier в 1849 г. выполнил первое патологическое описание дивертикулов толстой кишки: «...мы нередко находим между полосами продольных мышечных волокон в сигмоиде серию мелких, темных, грушевидных опухолей, которые образуются грыжами слизистой оболочки через щели в мышечном покрытии» [1]. В 1899 г. немецкий хирург E. Graser описал наиболее распространенное в настоящее время клиническое состояние – дивертикулез сигмовидной кишки, а начало XX в. ознаменовалось первой хирургической операцией резекции кишки при дивертикулите, выполненной W.J. Mayo и коллегами в 1907 г. [2, 3]. В течение последнего столетия число пациентов с ДБТК постоянно увеличивалось, и в настоящее время дивертикулез признан одним из наиболее распространенных, достаточно тяжелых и еще не полностью понятых нарушений пищеварительного тракта, а тенденции указывают на рост числа связанных с ним осложнений и расходов на здравоохранение при данной патологии [4, 5].
Истинная заболеваемость и распространенность данного патологического состояния до сих пор не известна, поскольку у большинства лиц с дивертикулезом толстой кишки имеет место бессимптомное течение и, соответственно, дивертикулы не могут быть идентифицированы [6]. В то же время считается, что в эпидемиологическом профиле дивертикулеза преобладают две особенности: возраст и география. Данная патология встречается во всех возрастных группах, однако среди заболевших преобладают пациенты пожилого возраста. Согласно данным эпидемиологических исследований, в возрасте до 40 лет дивертикулез диагностируется не более чем у 5% населения, в возрасте 40–50 лет – у 5–10%, 50–60 лет – у 14%, у лиц старше 60 лет – в 30%, старше 80 лет – в 60–65% случаев [5–7]. Согласно данным американских ученых, дивертикулез – наиболее часто встречающаяся аномалия, выявленная при колоноскопии и описанная у 42,8% всех пациентов, подвергнувшихся данному исследованию, в т.ч. у 71,4% пациентов старше 80 лет [7]. Что касается географической ассоциации, дивертикулез считается болезнью «западной» цивилизации. В классических наблюдениях показано, что данная патология имеет самые высокие показатели распространенности в западных и промышленно развитых странах (например, в США, Европе и Австралии), что связывают с недостатком в рационе пищевых волокон, и редко встречается в сельских районах Африки и Азии [8, 9]. Но последние результаты эпидемиологических исследований в таких странах, как Израиль, Япония, Кения, Корея, Сингапур и Уганда, свидетельствуют о большей и растущей распространенности дивертикулеза, чем это полагалось ранее, что, вероятно, ассоциировано с повсеместным использованием новых пищевых технологий, приводящих к уменьшению употребления пищевых волокон (растительной клетчатки) [10, 11].
Терминология, классификация и локализация дивертикулов толстой кишки
Дивертикулы и дивертикулез. Под дивертикулом толстой кишки понимается мешковидное выпячивание кишечной стенки.
Классификация дивертикулов толстой кишки представлена на рисунке.
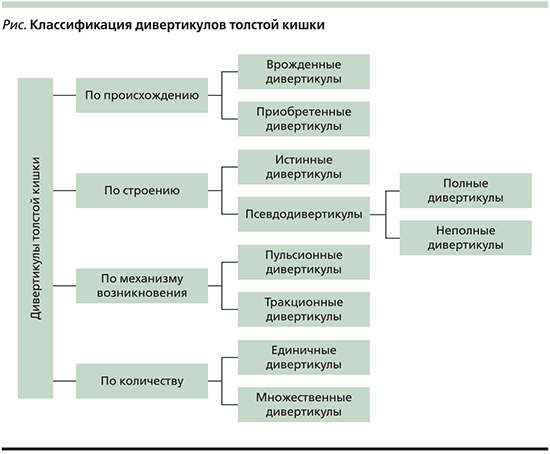
По строению толстокишечные дивертикулы разделяют на истинные, образованные всеми слоями стенки толстой кишки, и ложные (псевдодивертикулы, дивертикулы Гразера), стенка которых состоит из слизистой оболочки и подслизистого слоя, покрытых серозной оболочкой. Ложные дивертикулы могут быть полными, когда выпячивание слизистого слоя происходит через всю стенку кишки, и неполными, когда оно не выходит за пределы мышечного слоя. Обычно такие выпячивания образуются в «слабых» участках кишечной стенки – в местах пенетрации в нее артерий. По происхождению дивертикулы разделяются на врожденные и приобретенные. Истинные дивертикулы чаще всего врожденные, ложные – приобретенные. По механизму возникновения различают пульсионные дивертикулы, возникающие в результате действия внутрипросветного давления на стенку кишки, и тракционные дивертикулы, которые формируются путем втяжения стенки кишки извне в результате воспалительного процесса окружающих тканей. Дивертикулы толстой кишки могут быть единичными или множественными. Под дивертикулезом толстой кишки понимается наличие множественных дивертикулов. При дивертикулезе толстой кишки дивертикулы по происхождению чаще всего приобретенные, по строению – ложные, по механизму возникновения – пульсионные [12, 13].
В 90–95% дивертикулы располагаются в левых отделах ободочной кишки, причем наибольшее число и высокая плотность их расположения отмечаются в сигмовидной кишке, в слепой и прямой кишке дивертикулы образуются крайне редко, поражение всей толстой кишки отмечается менее чем у 7% больных [6, 13]. Иногда встречается сегментарное поражение, когда дивертикулы могут присутствовать только в сигмовидной и поперечной ободочной кишке [6, 13]. Для жителей России, Европы, Северной Америки и Австралии наиболее типична левосторонняя локализация дивертикулов, т.н. западный тип дивертикулеза, для стран Дальнего Востока и Юго-Восточной Азии более характерен «восточный» тип дивертикулеза, при котором дивертикулы локализуются в слепой и восходящей ободочной кишке [6, 10, 11, 13]. Распространенность данного типа во много раз ниже по сравнению с «западным» вариантом.
Дивертикулит и дивертикулярная болезнь. Общепринятые терминология и классификация ДБТК до сих пор отсутствуют.
Под дивертикулитом понимается воспаление одного или нескольких дивертикулов.
Согласно определению Российской гастроэнтерологической ассоциации и Ассоциации колопроктологов Росссии, дивертикулярная болезнь – заболевание, характеризующееся клиническими проявлениями воспалительного процесса и его возможными осложнениями: абсцедированием, перфорацией дивертикулов, образованием свищей, перитонитом, а также кровотечением. Клинические, морфологические и функциональные проявления заболевания определяются патологическими изменениями как минимум одного из дивертикулов [13]. Ряд авторов используют термин ДБТК для характеристики только осложненных форм заболевания [14]. Другие специалисты в России и за рубежом придерживаются следующей терминологии: бессимптомный дивертикулез (характеризуется наличием дивертикулов и отсутствием каких-либо симптомов, причиной которых могут быть дивертикулы, относится к наиболее частым клиническим формам, встречающимся у 75–80% больных); клинически выраженный дивертикулез (характеризуется наличием дивертикулов и клинической симптоматики, которая может быть связана с наличием дивертикулов в кишке, отсутствием признаков воспалительного процесса или кровотечения, источником которых служит один из дивертикулов) и ДБТК (характеризуется наличием дивертикулов и воспалительного процесса или кровотечения, источником которых служит один или несколько дивертикулов толстой кишки) [8, 16, 50].
Некоторые особенности патогенеза дивертикулов толстой кишки
Патологические механизмы, лежащие в основе формирования дивертикулов толстой кишки, многофакторные и не полностью понятные. Формирование дивертикулов – результат сложных взаимодействий между анатомическими особенностями индивида и изменениями в толстой кишке, связанными с процессами старения, аномальной подвижностью толстой кишки, наследственными факторами, особенностями кишечной микробиоты, факторами внешней среды (питание, образ жизни и пр.). Точная роль каждого из этих факторов и, возможно, что более важно, их взаимосвязь в патогенезе дивертикулеза неопределенные.
Полагают, что наиболее важным фактором в патогенезе заболевания является наличие изменений и «слабых мест» в стенке кишки и повышение давления внутри ее просвета. Отмечено, что в толстой кишке с дивертикулами имеются утолщенные продольные волокна (taenia) и круговой мышечный слой с укорочением taeniae и результирующей аккордеон-подобной плиссировкой складок толстой кишки. Этот вид, называемый миохозом (греч.: мио, «мышца», и хозис, «нагромождение»), наблюдается при колоноскопическом исследовании, когда возможно увидеть заметно утолщенные и округлые складки с сужением просвета. Гистологически, однако, не наблюдается ни гиперплазии мышц, ни их гипертрофии [17], а утолщение стенки объясняется осаждением эластина внутри мышечных волокон [18]. Электронно-микроскопические исследования подтверждают, что стенки толстой кишки у пациентов с дивертикулезом имеют структурно нормальные мышечные клетки, но по сравнению с биоптатами здоровых лиц они содержат более чем 200%-ное увеличение осаждения эластина между мышечными клетками в taeniae [18]. Описано увеличение синтеза коллагена типа III у пациентов с дивертикулезом (при этом возрастает концентрация эластина, снижаются растяжимость и вязкоупругие свойства соединительной ткани). Эти данные повышают вероятность того, что связанные с возрастом изменения в составе коллагена также играют определенную патогенетическую роль [17, 18]. У пациентов с дивертикулами в толстой кишке в дополнение к общему увеличению содержания коллагена выявляется сверхэкспрессия тканевого ингибитора металлопротеиназ [19]. Поскольку, как полагают, матричные металлопротеиназы регулируют осаждение белков внеклеточного матрикса, увеличение их регуляторной молекулы (т.е. тканевого ингибитора) может объяснять увеличение отложения эластина и коллагена, обнаруживаемого в толстой кишке пациентов с дивертикулами. Важность наличия изменений соединительной ткани кишечной стенки в патогенезе дивертикулеза также подчеркивается более высокой частотой выявления дивертикулов у пациентов с генетически детерминированными нарушениями соединительной ткани, такими как синдром Элерса–Данлоса, синдром Марфана и склеродермия [20, 21].
К другим значимым патогенетическим факторам в формировании дивертикулов относятся повышение внутрипросветного давления и усиление кишечной моторики. Повторные эпизоды миостатических сокращений приводят к временному укорочению продольной мускулатуры с одновременным утолщением циркулярных мышц, что способствует повышению давления внутри кишки на данном участке. Одним из последствий высокого давления внутри кишки считается ограниченное выпячивание слизистой и подслизистой оболочки через существующие сосудисто-мышечные щели (места наименьшего сопротивления), что приводит к формированию полного или неполного дивертикула [22].
Не вызывает сомнений, что важную роль в развитии дивертикулов играют изменения привычного образа жизни и питания, особенно употребление продуктов с низким содержанием пищевых волокон [21, 23]. Патофизиологический субстрат этого эффекта, по всей видимости, может быть объяснен тем, что неперевариваемые волокна увеличивают массу стула, сокращают время транзита каловых масс по кишечнику и таким образом снижают внутрипросветное давление за счет растяжения стенки кишечника [11, 21, 23].
В 1980-х и 1990-х гг. существовало общее убеждение, будто дивертикулит, встречающийся у лиц в возрасте 40 лет и младше, – более вирулентный процесс. P.R. Schauer и др. обнаружили, что процесс заболевания был более серьезным у молодых людей и что наиболее распространенной сопутствующей болезнью было ожирение (84% исследуемой популяции) [24]. Аналогичное исследование также показало, что 97% молодых людей с ДБТК имеют избыточную массу тела.
В 2005 г. ретроспективный анализ показал, что пациенты с неосложненным дивертикулитом имели значительно более низкий индекс массы тела, чем пациенты с перфорацией или реккурентным течением заболевания [25].
Не было получено доказательств связи между развитием дивертикулов и курением, злоупотреблением кофе и алкоголем [26]. Однако было показано, что курильщики имеют повышенную частоту образования дивертикулярного абсцесса или перфорации [27].
В основе развития ДБТК в отличие от дивертикулеза лежат воспалительные изменения в стенке дивертикулов [12, 13, 22]. Задержка эвакуации содержимого из тела дивертикула через его узкую шейку приводит к образованию плотного комка, называемого каловым камнем или фекалитом. При полной обструкции шейки дивертикула в его теле развиваются воспалительные процессы, а в просвете скапливается воспалительный экссудат. Если в результате размягчения фекалита воспалительным экссудатом не происходит его эвакуации через шейку в просвет кишки, развивается реактивное воспаление окружающих дивертикул тканей, а затем – пропитывание окружающих тканей воспалительным экссудатом. Воспаление может варьироваться от незначительного отека окружающей кишку жировой клетчатки до перфорации дивертикула с развитием перитонита [12, 13, 22]. После стихания острого воспалительного процесса дефекты стенки дивертикула заполняются грануляционной тканью. При разрушении базальной мембраны и собственной пластинки слизистой и отсутствии мышечного слоя содержимое кишки контактирует с околокишечной клетчаткой, создавая условия для перехода процесса в хроническую форму и развития рецидивов дивертикулита. При ДБТК в стенке кишки возникают разволокнение и утолщение мышечного слоя не за счет его гипертрофии, а вследствие деформации по типу синусоиды. Эти изменения максимально выражены в области воспаленного дивертикула и постепенно убывают по мере удаления от источника воспаления [8, 12, 13]. Кровотечение из дивертикула возникает в результате повреждения рыхлой отечной слизистой оболочки и находящихся в ней сосудов при эвакуации фекалита через шейку в ее узкой части [12, 13].
Клиническая картина
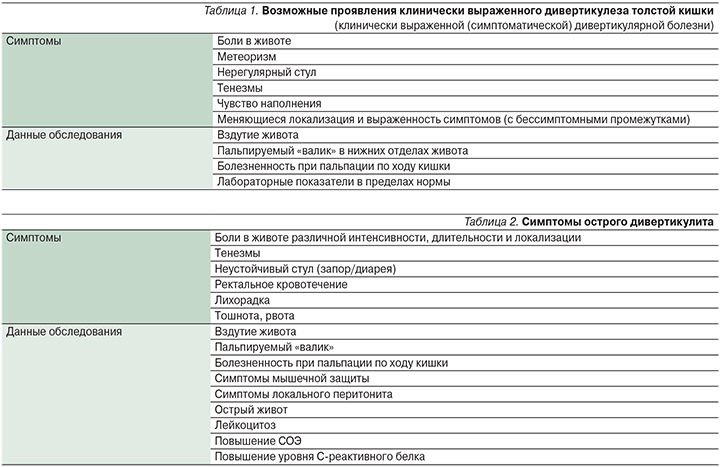
Дивертикулез толстой кишки в большинстве случаев характеризуется бессимптомным течением. При клинически выраженном дивертикулезе больные жалуются на боли различной интенсивности и длительности в нижних отделах живота, преимущественно в левой подвздошной области, которые могут усиливаться после еды и уменьшаться после дефекации и отхождения газов. Также пациентов могут беспокоить нарушения стула (запоры и диарея), метеоризм, общие жалобы. Нередко бывает трудно определить, связаны ли эти симптомы с наличием дивертикулеза или с наличием других заболеваний толстой кишки. У многих пациентов с клинически выраженным дивертикулезом большинство жалоб связано не столько с самими дивертикулами, сколько с сопутствующим синдромом раздраженного кишечника. При объективном обследовании патологические изменения могут отсутствовать. Тем не менее достаточно часто наблюдается болезненность при пальпации по ходу кишки, отмечается вздутие живота, может также пальпироваться болезненный валик в нижнем левом квадранте. Лабораторные показатели находятся в пределах нормы. Проявления клинически выраженного дивертикулеза представлены в табл. 1.
Бессимптомно протекающий дивертикулез толстой кишки и дивертикулез с клиническими проявлениями могут трансформироваться в ДБТК с развитием острых и хронических осложнений, включающих дивертикулит, паракишечный инфильтрат, перфоративный дивертикулит, стеноз, формирование свищей, кровотечение из дивертикулов [12, 13].
Клиническая картина острых осложнений зависит от степени выраженности и распространенности воспалительного процесса. Симптомы острого дивертикулита представлены в табл. 2.
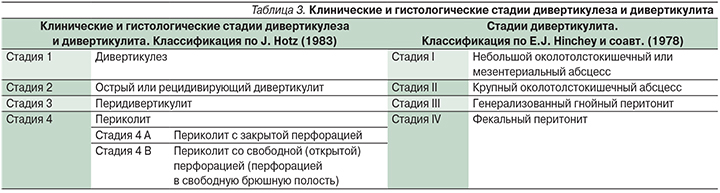
В настоящее время универсальной классификации ДБТК не существует [50]. Для определения распространенности воспалительного процесса при острых осложнениях широко применяется классификация E.J. Hinchey (1978) и классификация J. Hotz (1983) (табл. 3) [28, 29]. Классификацию E.J. Hinchey, созданную для определения выраженности и распространенности острых осложнений, нередко ошибочно применяют для диагностики хронических осложнений.
В европейских странах также используется классификация O. Hansen, W. Stock (1999):
Стадия 0 –дивертикулез.
Стадия 1 – острый неосложненный дивертикулит.
Стадия 2 – острый осложненный дивертикулит:
а) перидивертикулит/флегмонозный дивертикулит;
b) дивертикулярный абсцесс (прикрытая перфорация дивертикула);
c) свободная перфорация дивертикула.
Стадия 3 – хронический дивертикулит [30].
К хроническим формам следует относить ситуации, когда воспалительный процесс не ликвидируется в течение более 6 недель или в этот срок и позже развивается рецидив воспаления. К ним относятся хронический дивертикулит (рецидивирующее течение, непрерывное течение, латентное течение); хронический паракишечный инфильтрат (рецидивирующее течение, непрерывное течение); cвищи ободочной кишки (внутренние, наружные); рецидивирующее толстокишечное кровотечение. При хроническом дивертикулите клинические проявления также варьируются в зависимости от характера и выраженности воспалительного процесса. Основной жалобой пациентов являются периодические боли слабой или умеренной интенсивности в левых и нижних отделах живота, иногда иррадиирующие в поясничную, эпигастральную области и купирующиеся с помощью спазмолитических препаратов. При пальпации живота у большинства больных в левой подвздошной области определяется плотная болезненная сигмовидная кишка. При латентном течении хронического дивертикулита симптоматика обычно отсутствует, а диагноз устанавливают по данным дополнительных методов обследования. Пациенты с рецидивирующим течением хронического дивертикулита вне периодов обострения не предъявляют каких-либо жалоб или они минимально выражены. При обострении развивается клиническая картина, как при острых воспалительных осложнениях. Частота обострений может варьироваться. При хроническом паракишечном инфильтрате клинические проявления подобны таковым хронического дивертикулита; при пальпации живота обычно определяется опухолевидное образование брюшной полости. Клиническая картина при свищах ободочной кишки многообразна и зависит от локализации наружного отверстия, выраженности парафистулярной инфильтрации, направления хода свища, наличия дополнительных гнойных затеков и полостей. В большинстве случаев свищ образуется после экстренного хирургического вмешательства, при котором воспаленный сегмент сигмовидной кишки не удаляется а операция завершается дренированием брюшной полости. Значительно реже наружные свищи образуются после пункции или дренирования абсцесса. Редко свищ формируется после вскрытия абсцесса передней брюшной стенки и поясничной области и крайне редко – промежности и бедра. При формировании внутренних свищей клиническая картина часто имеет стертый характер и не соответствует тяжести развившегося осложнения. При кишечно-мочепузырных свищах пациенты могут жаловаться на незначительные боли в нижних отделах живота, выделение газов при мочеиспускании и примесь кала в моче, мутную мочу, слабость, утомляемость и редкие подъемы температуры. Кишечно-генитальные свищи манифестируют болями незначительной и умеренной интенсивности, гнойно-каловыми выделениями из влагалища, повышением температуры, возможно, ухудшение общего самочувствия. При тонкокишечно-толстокишечных свищах клинические проявления неспецифичны (умеренные периодические боли, недомогание с субфебрильной лихорадкой, иногда неустойчивый либо учащенный жидкий стул). При свищах в области внутреннего отверстия в стенке кишки имеет место рубцово-воспалительный процесс, приводящий к образованию стриктуры более чем в половине наблюдений. Нарушения кишечной проходимости при этом развиваются крайне редко вследствие особенностей строения свища.
Дифференциальная диагностика
Дифференциальная диагностика ДБТК проводится с такими заболеваниями, как рак и доброкачественные опухоли толстой кишки, опухоли других органов брюшной полости и малого таза, болезнь Крона, язвенный колит, ишемический колит, синдром раздраженного кишечника, аппендицит, острые кишечные инфекции, острые и хронические воспалительные заболевания мочеполовой сферы, острые заболевания жировых подвесков ободочной кишки (заворот, воспаление, некроз). При наличии кровотечения требуется также исключение геморроя, ангиодисплазии, ятрогенных факторов (предшествовавшая биопсия или полипэктомия).
Диагностика
Основные методы диагностики:
- изучение жалоб и анамнеза пациентов;
- клинический анализ крови, СОЭ, С-реакивный белок;
- общий анализ мочи;
- копрограмма и определение скрытой крови в кале;
- определение фекального кальпротектина;
- колоноскопия;
- рентгенологические методы (компьютерная томография с внутривенным и внутрипросветным контрастированием, ирригоскопия, при свищах – фистулография, цистография, вагинография, рентгенография тонкой кишки);
- ультразвуковое исследование (трансабдоминальное, трансвагинальное, трансректальное);
- исследование двигательной активности толстой кишки и внутрипросветного давления.
Лечение
При дивертикулезе пациентам рекомендуется диета с большим содержанием пищевых волокон и жидкости, а также дополнительное введение в рацион растительных волокон [15, 31]. Пациенту можно порекомендовать съедать 20–30 г пшеничных отрубей в день, а также выпивать адекватное количество жидкости (около 2 литров в день). К пищевым волокнам относится группа веществ, которые благодаря своей способности связывать воду, набухают и практически не перевариваются. В эту группу входят целлюлоза, гемицеллюлоза, пектины, лигнин, неперевариваемые полисахариды, альгинаты, оболочка семян подорожника Plantago ovata (псиллиум). Их химические свойства разнообразны. В то время как целлюлоза может связать лишь небольшое количество воды, гемицеллюлоза, пектины и псиллиум способны абсорбировать воду гораздо в большей степени. Это увеличивает объем стула, снижает давление в просвете кишки и ускоряет транзит по кишечнику. Из всех видов растительных объем-формирующих растворимых волокон псиллиум обладает наибольшей способностью абсорбировать воду. Гидрофильные пищевые волокна оболочки семян подорожника овального не расщепляются ферментами тонкой кишки, достигая толстой кишки в неизмененном виде, где и оказывают свое действие. При дивертикулярной болезни псиллиум рекомендуется принимать по 2–4 пакетика (по 5 г) ежедневно и длительно (годами). В зависимости от переносимости доза может увеличиваться постепенно, начиная с одного пакетика в день и в течение одного-двух месяцев, достигая 4 пакетиков в день. Кроме этого целесообразно симптоматическое применение селективных спазмолитиков, а также проведение терапии, предупреждающей развитие дивертикулита и других осложнений. По данным мета-анализа рандомизированных контролируемых исследований пациентов с неосложненными формами дивертикулярной болезни были продемонстрированы хорошие результаты длительной терапии невсасывающимся антибиотиком рифаксимином, для предупреждения развития острого дивертикулита и снижения выраженности симптомов. Препарат применялся по 800 мг/сут в течение 1 недели в месяц на протяжении 12 и более месяцев [32, 33]. Через 12 месяцев наблюдения у 64% пациентов, принимавших рифаксимин и пищевые волокна отсутствовали симптомы, по сравнению с 34,9% пациентов, принимавших только пищевые волокна [34]. После года циклической терапии устранение симптомов было статистически и клинически значимым. Циклическое лечение рифаксимином в течение 1 года в 2 раза снижает риск развития осложнений [34, 52].
Также в ряде контролируемых исследований показано, что применение месалазина, обладающего мощной неспецифической противовоспалительной активностью, как в виде монотерапии, так и в сочетании с антибиотиками (рифаксимином) уменьшает риск развития дивертикулита и других проявлений ДБТК. Месалазин назначали в дозе 1,6–2,4 г/сут в течение 10 дней в месяц на протяжении нескольких месяцев [34, 35]. Таким образом, рифаксимин и месалазин показали эффективность при использовании для первичной профилактики ДБТК. Не проводились плацебо-контролируемые исследования для оценки роли пробиотиков в предупреждении развития дивертикулита, однако выполненные в этом направлении работы показали, что данный подход может быть эффективным [36, 37].
При лечении пациента с дивертикулитом всегда важным предварительным вопросом остается решение: начать лечение амбулаторно или в стационаре? При неосложненной форме лечение проводится амбулаторно, осложнения требуют госпитализации до стабилизации состоянии и при необходимости – хирургического пособия.
При остром дивертикулите и остром паракишечном инфильтрате показано консервативное лечение [33], включившее бесшлаковую диету, применение селективных спазмолитиков и пероральных антибиотиков широкого спектра действия (ампициллин, цефалоспорины третьего поколения), эффективным также является сочетание ципрофлоксацина и метронидазола [15, 38]. Опасность возникновения рецидива воспаления у лиц, перенесших атаку острого дивертикула или его переход в хроническую форму, не превышает 30% [12]. При периколической флегмоне обычно требуется парентеральное применение антибиотиков, проведение дезинтоксионной терапии [15, 33]. Риск развития рецидива воспаления у лиц, перенесших атаку острого паракишечного инфильтрата или переход заболевания в хроническую форму, составляет более 50% [12]. В случае развития острого абсцесса возможно несколько вариантов лечения в зависимости от его размеров (консервативная терапия, пункция и дренирование абсцесса, оперативное вмешательство). При остром абсцессе переход воспаления в хроническую форму, а также вероятность формирования свищей толстой кишки весьма высоки [12, 33]. При других формах перфоративного дивертикулита показано экстренное хирургическое лечение.
В лечении хронических воспалительных осложнений консервативный подход наиболее целесообразен. В случае рецидивирующего течения хронического дивертикулита или при наличии хронического паракишечного инфильтрата лечение на стадии обострения воспалительного процесса проводится так же, как и при острых осложнениях [33, 39]. При непрерывном варианте течения этих форм заболевания лечение должно проводиться не менее 1 месяца до достижения клинического эффекта. О неэффективности консервативных мероприятий можно говорить при сохранении клинической симптоматики после как минимум двух проведенных курсов комплексной консервативной терапии, при сохранении или прогрессировании признаков воспалительного процесса, по данным дополнительных методов исследования, развитии раннего или частого рецидивирования (2 и более раз в год) [39]. Показания к плановому хирургическому лечению при ДБТК устанавливаются индивидуально [40, 41]. При ДБТК острые толстокишечные кровотечения останавливаются обычно самостоятельно, гемостатическая терапия проводится так же, как и при других кишечных кровотечениях [12, 33, 40].
В настоящее время нет консенсуса относительно оптимальной стратегии для профилактики рецидивов ДБТК. Рекомендуется диета с высоким содержанием пищевых волокон [42, 43]. Возможно, эффективным может быть дополнительный длительный прием препаратов масляной кислоты (бутирата). Проспективное рандомизированное плацебо-контролируемое исследование показало, что через год в группе пациентов с ДБТК, получавших бутират, достоверно снизилась частота развития дивертикулита (в 4,6 раза) и уменьшилась абдоминальная боль [44].
Вопросы эффективности применения рифаксимина и месалазина для вторичной профилактики ДБТК, прежде всего для профилактики рецидивов дивертикулита, до настоящего времени служат предметом дискуссий, хотя оба этих препарата эффективны для первичной профилактики [45, 46]. Тем не менее недавнее ретроспективное исследование продемонстрировало более высокую эффективность циклической терапии рифаксимином (400 мг 2 раза в сутки в течение 10 дней в месяц) в предотвращении рецидивов дивертикулита по сравнению с аналогичной терапией месалазином (2,4 г в сутки в течение 10 дней в месяц) [47].
В ряде работ была показана перспективность дальнейшего изучения пробиотиков как средства профилактики рецидивов ДБТК [48, 49].
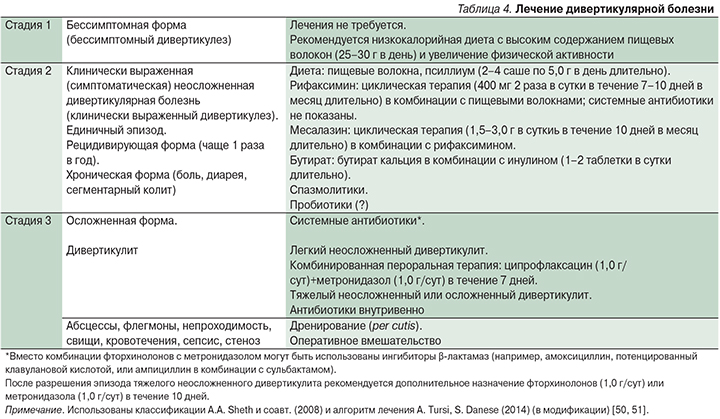
Возможности современной терапии дивертикулярной болезни (в зависимости от стадии и формы) представлены в табл. 4.
Заключение
Поскольку дивертикулез и ДБТК широко распространены в странах с высоким уровнем жизни, их можно отнести к «болезням цивилизации». В последние десятилетия актуальность данной патологии определяется не только медицинскими, но и экономическими аспектами, т.к. все чаще встречается у лиц трудоспособного возраста. С учетом изменения парадигмы лечения дивертикулеза и ДБТК смена хирургического подхода на терапевтический; понимание сущности заболевания, клинической картины, особенностей диагностики и аспектов терапии имеют большое значение в клинической практике.



