Впоследние десятилетия сердечно-сосудистые заболевания (ССЗ) во всем мире прочно удерживают лидирующие позиции в структуре заболеваемости и смертности, что обусловлено, с одной стороны, широкой распространенностью факторов риска (ФР), с другой – низким уровнем их контроля. По данным зарубежных исследований, распространенность артериальной гипертензии (АГ) в современном обществе составляет от 30 до 45%. В России повышенные цифры артериального давления (АД) отмечаются у 40% мужчин и женщин старше 18 лет. Однако, несмотря на наличие большого арсенала современных антигипертензивных препаратов и то, что уровни АД легко регистрируются, только у 23,2% мужчин и 18,8 % женщин с АГ достигаются целевые уровни АД [12, 13].
Вместе с тем на современном этапе лечения больных АГ важнейшей проблемой является не только достижение целевых уровней АД, но и предупреждение сердечно-сосудистых осложнений (ССО), высокий риск которых в значительной степени определяется наличием ряда ФР и поражением органов-мишеней (ПОМ). По данным российских эпидемиологических исследований, пациенты с АГ имеют, как правило, не один, а несколько ФР, среди которых наиболее часто выявляются гиперхолестеринемия, курение и ожирение [6]. Сопутствующие гиперхолестеринемия и избыточный вес встречаются при АГ в 80% случаев, до 50% пациентов имеют наследственную отягощенность [4, 7].
К сожалению, коррекция таких модифицируемых факторов риска, как курение и высокий индекс массы тела (ИМТ), по-прежнему остается неудовлетворительной. Распространенность данных ФР среди больных АГ остается высокой и, по данным национального регистра, составляла в 2012 г. 76,5% у мужчин и 60,1% у женщин [8, 11].
По данным исследования DYSIS, даже у пациентов очень высокого риска, находящихся на терапии статинами, достижение целевого уровня холестерина (ХС) липопротеидов низкой плотности в первичном звене здравоохранения в российских городах имеет место не более чем в 12% случаев [5]. В связи с этим очень важно своевременно выявлять таких пациентов и лечить их согласно современным рекомендациям с целью достижения контроля соответствующих показателей.
Довольно часто при АГ встречаются различные ПОМ – сосудов, сердца, почек, в особенности субклинические их проявления; последние в настоящее время включены в перечень стратификационных ФР Европейских рекомендаций по АГ (2013), определяющих высокий и очень высокий риск у больных АГ. В настоящее время считается доказанной связь ПОМ с высокой частотой ССО, таких как инфаркт миокарда и мозговой инсульт, определяющих высокую смертность от ССЗ в России.
Однако, согласно регистру РКНПК МЗ РФ, большинство пациентов с АГ не обследуются с целью выявления сопутствующих ФР и ПОМ. Не проводится и должная работа по выявлению и коррекции модифицируемых ФР. По оценкам ФГБУ ГНИЦПМ Минздрава России, при ожидаемой динамике снижения АД и ХС до промежуточных популяционных значений, а также уменьшения распространенности курения смертность от ССЗ должна снизиться на 10%. Поэтому полнота сбора информации при АГ, включающая выявление ФР и ПОМ, является важнейшим элементом определения группы риска при АГ и выработки правильной тактики лечения.
Оценка общего кардиоваскулярного риска является основой для эффективного предупреждения ССО. Пациентам группы высокого риска (к которой относятся лица, имеющие ≥3 ФР и/или ПОМ) необходимо назначение не только комбинированной антигипертензивной терапии, но и гиполипидемических средств уже на «старте» лечения. Но в реальной клинической практике из-за недостаточного комплексного обследования врачами первичного звена реальный сердечно-сосудистый риск часто недооценивается и вследствие этого значительная часть пациентов не получают адекватной терапии.
Следует отметить, что в последних Европейских рекомендациях по диагностике и лечению АГ подчеркивается особая важность субклинического ПОМ как промежуточной стадии континуума сосудистого заболевания и детерминанты общего кардиоваскулярного риска и делается особый акцент на необходимости их целенаправленного выявления.
По данным ряда российских исследований, активное обследование пациентов с АГ, не имеющих клинических проявлений атеросклероза, позволяет выявить у них субклиническое ПОМ. Результаты исследования С.А. Бойцова и соавт. свидетельствуют о том, что при АГ даже у пациентов низкого и среднего риска при ультразвуковом исследовании сонных артерий в 66% случаев выявляется субклинический атеросклероз [1, 2, 9, 10].
В другом исследовании у большинства пациентов с сочетанием АГ, ожирения и нарушением липидного обмена без клинических проявлений атеросклероза выявляется одно из трех ПОМ: гипертрофия левого желудочка (ГЛЖ), микроальбуминурия или субклинический атеросклероз сонных артерий [3].
Однако подобные исследования крайне немногочисленны и вопрос о частоте выявления субклинических ПОМ, а следовательно, и о величине истинного риска ССО у разных групп пациентов с АГ недостаточно изучен.
В связи с этим главной целью нашего исследования стало изучение распространенности основных ФР и субклинического ПОМ у пациентов, впервые обратившихся на прием к врачу с устойчивым повышением АД. Особое внимание было уделено оценке общего кардиоваскулярного риска с акцентом на группы низкого и умеренного риска по шкале SCORE.
Материал и методы
В условиях ведомственной поликлиники (Москва) были обследованы 150 человек – 104 мужчины и 46 женщин в возрасте от 40 до 64 лет, впервые обратившихся на прием к врачу с устойчивым повышением АД (при измерении в домашних условиях в течение десяти дней АД превышало 130/80 мм рт.ст.). В исследование включались пациенты с АГ, которые ранее не получали антигипертензивной терапии и гипотензивных средств экстренной помощи.
В исследование не включались больные с установленным диагнозом ишемической болезни сердца, клинического атеросклероза любой этиологии, наличием сахарного диабета, пороков сердца и других хронических, в т.ч. онкологических заболеваний. Средний возраст пациентов составил 52,2 года: 40–49 лет включительно – 45 человек (30%), 50–59 лет – 80 (53,33%) и 60 – 64 лет – 25 (16,67%), т.е. основная масса больных находились в трудоспособном возрасте.
Обследование всех пациентов, включенных в исследование, состояло из опроса, направленного на выявление ФР; врачебного осмотра, антропометрического исследования; биохимического анализа крови с определением общего холестерина (ОХ), триглицеридов (ТГ), липопротеидов низкой плотности (ЛПНП), липопротеидов высокой плотности (ЛПВП), креатинина и регистрации электрокардиограммы.
У всех пациентов на основании полученных данных (возраст, пол, статус курения, уровни АД и ОХ) определяли риск ССЗ по калькулятору SCORE. Согласно условиям стратификации, риск <1% считался низким, от 1 до <5% – умеренным, от 5 до <10% – высоким и >10% – очень высоким.
После оценки риска по калькулятору SCORЕ всем пациентам было проведено эхокардиографическое исследование сердца, дуплексное сканирование магистральных артерий головы, определение микроальбуминурии (МАУ) с последующей стратификацией риска, учитывающей как ФР, так и ПОМ.

Результаты исследования
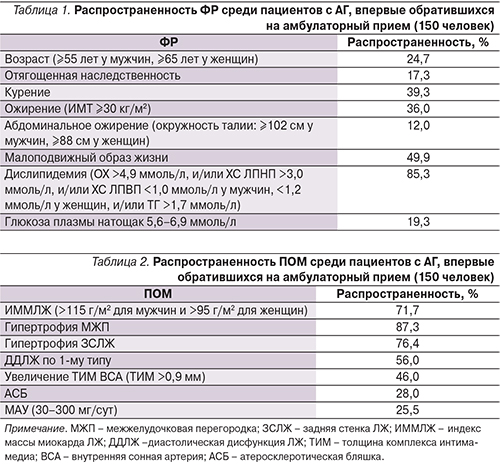
Полученные данные представлены в табл. 1 и 2. Исследование показало высокую распространенность различных ФР и ПОМ среди пациентов с АГ, впервые обратившихся на амбулаторный прием.
Статус курения был выявлен у 59 (39,33%) пациентов. Отягощенную наследственность по ССЗ, включая раннее начало ССЗ у родителей, имели 26 (17,33%) пациентов. На вопросы по образу жизни около половины (49,93%) пациентов отметили, что их двигательная активность в течении дня минимальна – офисная работа (машина–дом–офис). Пациенты с умеренной физической активностью, которая оценивалась как прогулки до 1 часа в день, составили 25,94% и лишь около четверти (24,13%) пациентов проявляли высокую физическую активность: регулярные занятия спортом или фитнес.
Анализ антропометрических данных продемонстрировал, что 36% больных имели ИМТ ≥30 кг/м2. Среднее значение ИМТ у исследуемых пациентов составило 33,1 кг/м2. Наличие абдоминального ожирения (окружность талии≥102 см у мужчин, ≥88 см у женщин) было выявлено у 12% человек. Таким образом, почти у половины включенных в исследование пациентов (48,68%, 72 человека) имелось ожирение.
Согласно лабораторным данным, в 85,33% (128 пациентов) случаев были выявлены различные нарушения липидного спектра крови (ОХ > 4,9 ммоль/л, и/или ХС ЛПНП > 3,0 ммоль/л, и/или ХС ЛПВП <1,0 ммоль/л у мужчин, <1,2 ммоль/л у женщин, и/или ТГ >1,7 ммоль/л). Среднее значение ОХ составило 6,56 ммоль/л, ЛПНП – 4,87 ммоль/л. У 19,3% обследованных лиц отмечен повышенный уровень глюкозы.
Анализ ФР показал, что 94,56% пациентов имели хотя бы один ФР. Большинство обследованных имели различные сочетания ФР развития атеросклероза. Три или более ФР было выявлено у 67,53% пациентов. Наиболее часто встречалось сочетание таких ФР, как курение и дислипидемия. У пациентов, имевших статус курильщика, в 93,76% случаев выявлялись различные отклонения в липидном профиле. Сочетание статуса курения и абдоминального ожирения было выявлено у 31 (20,67%) пациента.
Распределение пациентов по группам риска ССЗ, рассчитанного по калькулятору SCORE, оказалось следующим: группа низкого риска (<1%) – 17 пациентов (11,33%), группа умеренного риска (1-<5% ) – 67 (44,67%), группа высокого риска (5-<10%) – 47 (31,33%), группа очень высокого риска (>10%) – 19 пациентов (12,67%). Таким образом, наибольшую когорту (56%) составили пациенты низкого и умеренного рисков. Следует отметить, что распределение пациентов по степени риска ССЗ изменилось после проведения дополнительного обследования.
Распространенность ПОМ среди пациентов с АГ, впервые обратившихся на амбулаторный прием, составила 56,0%. Данные представлены в табл. 2.
ГЛЖ, определенная на основании увеличения ИММЛЖ (см. примечание к табл. 2), имелась у 71,67% пациентов. Среднее значение ИММЛЖ составило 123,7 г/м2. Увеличение толщины стенок ЛЖ было обнаружено у 79,33% пациентов, причем наиболее часто встречалась гипертрофия МЖП (87,3% пациентов), а у 76,4 % больных имела место гипертрофия ЗСЛЖ. Признаки диастолической дисфункции ЛЖ были выявлены у 84 пациентов (56% обследованных).
По данным дуплексного сканирования магистральных артерий головы, увеличение показателя ТИМ определялось у 46% (96) исследуемых. Атеросклеротические бляшки были выявлены в 28% (42 человека) случаев. Таким образом, поражение ВСА имелось более чем у 70% пациентов.
Значительно реже встречалась МАУ: ее значения МАУ >30 мг/сут были зарегистрированы у 25,5% пациентов. Среднее значение МАУ составило 24,57 мг/сут.
Следует отметить, что значительная часть пациентов имела различные сочетания поражения органов-мишеней: ГЛЖ и увеличение ТИМ выявлено в 46,7% случаев, сочетание ГЛЖ и МАУ – в 89,6%.
Кроме того, детальное обследование больных АГ, проведенное с целью обнаружения субклинических ПОМ, существенно изменило стратификацию риска у обследованных пациентов. Распространенность ПОМ в различных группах риска ССЗ, рассчитанного по калькулятору SCORЕ, представлена в табл. 3.
Особое внимание обращает на себя высокая распространенность ПОМ в группах низкого и умеренного кардиоваскулярного риска.
Наиболее часто выявляется ГЛЖ. Как следует из таблицы, даже в группе низкого риска ГЛЖ встречается почти у трети обследованных, а у пациентов умеренного риска ее частота достигает 77,7%. Увеличение толщины МЖП и ЗСЛЖ было выявлено у 47,7% больных в группе низкого риска и 82,1% – в группе высокого риска. Распространенность ДДЛЖ в указанных группах также была достаточно высокой, составив 35,3 и 61,2% соответственно. Поражение сонных артерий в группе низкого риска отмечено примерно у четверти пациентов, среди которых 17,7% имели увеличение ТИМ и 5,9% – АСБ. В группе умеренного риска распространенность данного ПОМ существенно возрастает: увеличение ТИМ имелось в 64,2% случаев, а у 28,4% больных выявлялись АСБ. МАУ встречалась значительно реже: в группе низкого риска она отсутствовала, в группе умеренного риска встречалась только у 4,5% пациентов. Частота выявления МАУ возрасталась с увеличением СС-риска.
Следует отметить, что распространенность ПОМ в группе умеренного риска оказалась сопоставимой с таковой в группе высокого риска, а в ряде случаев оказалась даже выше.
Оценка кардиоваскулярного риска после детального обследования включенных в исследование пациентов проводилась с учетом выявленных ФР и ПОМ по методу стратификации, основанному на Фремингемской модели, и показала следующее: пациенты с низким риском ССЗ составили всего лишь 5,33% (11,33% по шкале SCORЕ до обследования); пациенты с умеренным риском ССЗ – 27,33% (44,67% по шкале SCORЕ до обследования); пациенты с высоким риском ССЗ – 67,34% (44% по шкале SCORE до обследования, включая 31,33% больных с высоким риском и 12,67% с очень высоким риском). То есть значительно уменьшилось число больных с низким и умеренным риском и большинство пациентов составили группу высокого риска.
Таким образом, результаты проведенного исследования показали, что у пациентов, впервые обратившихся на прием к врачу по поводу устойчивой АГ, имело место большое число ФР (от 1 до 8), среди которых наиболее часто встречались дислипидемии, курение и ожирение, а также высокая распространенность субклинических ПОМ, таких как ГЛЖ и атероскеротическое поражение магистральных артерий головы. Большинство больных имели 3 и более стратификационных ФР и ПОМ, что позволило отнести их к группе высокого кардиоваскулярного риска.
Особое внимание обращает на себя высокая распространенность субклинического поражения органов-мишеней среди пациентов низкого и умеренного риска ССЗ по шкале SCORE, широко используемой в России, особенно в практической работе врачей первичного звена здравоохранения. Шкала SCORE позволяет определить риск развития ССО в ближайшие 10 лет с учетом таких параметров, как пол, возраст, курение, уровень ОХ и АД. Но она не учитывает наличие таких маркеров субклинического ПОЛ, как ГЛЖ, увеличение ТИМ, наличие АСБ, МАУ, которые протекают бессимптомно. Вследствие этого происходит недооценка реального риска развития ССО, что приводит к неадекватной стратегии ведения пациентов, недостижению целевых уровней АД, отсутствию липидснижающей терапии, а в итоге – к неэффективности профилактики ССЗ и их осложнений. Поэтому шкалу SCORE целесообразно применять как предварительную с последующим уточнением величины риска по методу стратификации, основанному на Фремингемской модели, после проведения дополнительного обследования. Особое внимание следует уделять пациентам с низким и умеренным риском. С другой стороны, в амбулаторной практике врачи первичного звена в силу загруженности, а также с учетом принятых стандартов ОМС не проводят достаточно полного обследования пациентов, которые впервые обратились на прием к врачу с устойчивым повышением АД.
Учитывая результаты данного и других исследований, проведенных в России, становится очевидным тот факт, что одной из важнейших задач диагностики АГ и адекватного последующего ведения пациентов является полнота обследования больных, чтобы не пропустить ПОМ и правильно оценить риск пациента. Можно заключить, что при условии полноценного обследования часто можно выявить ПОМ, т. е. пациентов высокого риска. Это очень важно, поскольку такие больные требуют интенсивного медикаментозного вмешательства: назначения комбинированной антигипертензивной терапии и лечения статинами. Своевременное выявление пациентов высокого риска и правильное их ведение – основа эффективной профилактики ССО.



