Синдром Лайелла (токсический эпидермальный некролиз, токсический буллезный эпидермолиз) (ТЭН) – острая (молниеносная) тяжелая форма токсикодермии, возникающая при применении различных медикаментов в любом возрасте, в т.ч. и грудными детьми. В 80% случаев ТЭН обусловлен приемом лекарственных средств (сульфоны, барбитураты, нестероидные противовоспалительные средства, антибиотики, анальгетики и др.), у 5% больных синдром развивается в отсутствие медикаментозного лечения. Другие возможные причины: химические соединения, микоплазменная пневмония, вирусные инфекции, вакцинация [1].
В 1922 г. американские врачи Стивенс и Джонсон описали острый кожно-слизистый синдром у двух подростков. Современное название синдром получил в 1950 г. В 1956-м Алан Лайелл описал четверых больных с сыпью, «имеющей сходство с ошпариванием кожи», которую он назвал «токсический эпидермальный некролиз».
В настоящее время появляется все больше свидетельств, согласно которым синдром Стивенса–Джонсона (ССД) и синдром Лайелла служат двумя концами диапазона тяжелых эпидермолитических побочных лекарственных реакций, отличающихся только степенью отслойки кожи [2]. При ССД отслойка эпидермиса составляет обычно до 10% всей площади кожи, от 10 до 30% – перекрест ССД и ТЭН, при синдроме Лайелла – отслойка эпидермиса составляет 30% и более.
Патогенез ССД и ТЭН, по-видимому, связан с нарушенной способностью обезвреживать реактивные промежуточные лекарственные метаболиты. Полагают, что антигенный комплекс этих метаболитов с определенными тканями хозяина инициируют иммунный ответ. Возможно, играет роль генетическая предрасположенность определенных аллелей комплекса гистосовместимости. При этом первым морфологическим признаком ССД и ТЭН является апоптоз кератиноцитов. В физиологических условиях генетически запрограммированная гибель клеток кратковременна, поскольку апоптические клетки быстро удаляются фагоцитами. В условиях, когда уровень распространенности апоптоза превышает возможности фагоцитов удалять эти клетки, апоптические кератиноциты прогрессивно некротизируются, высвобождают внутриклеточное содержимое, запуская таким образом воспалительный ответ. При этом кожа является первым местом тканевого повреждения, в дальнейшем или одновременно поражаются слизистые оболочки [1].
Клиническая картина развивается остро – от 10 часов до 21 дня после приема препарата. Появляются озноб, могут быть рвота, понос, головная боль, боль в горле, суставах, мышцах. В течение нескольких часов температура поднимается до 39–40°С. На фоне болезненности и жжения кожи появляется частичная или универсальная эритродермия с тонкостенными пузырями, резко положительными симптомами акантолиза, массивными эрозированными участками, серозно-геморрагическими корками на красной кайме губ, веках, гениталиях. Формируются множественные висцериты: патология сердечно-сосудистой системы, почек, селезенки, кишечника, печени и т.д., что может приводить к смерти больного.
Летальность при ССД, по мнению разных авторов, составляет от менее 5 до 3–15% [3], при ТЭН – 30–50% [4]. Критическими следует считать первые 10–15 дней [5].
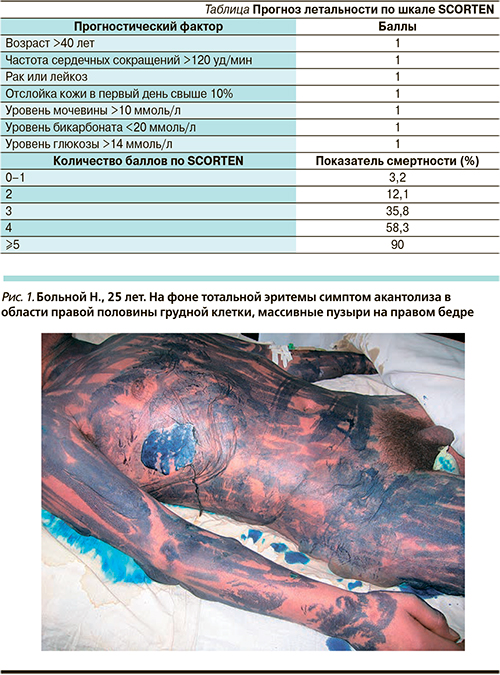
Прогноз летальности в зависимости от суммы неблагоприятных факторов можно вычислить по шкале SCORTEN [6] (см. таблицу).
К причинам смерти больных с ТЭН чаще всего относятся вторичная инфекция (пневмонии, сепсис), отек легких, респираторный дистресс-синдром, тромбоэмболическая патология. При установлении диагноза ТЭН необходимо как можно быстрее прекратить поступление препарата, вызвавшего развитие токсикодермии, отменить все лекарственные препараты, за исключением жизненно важных.
Основные принципы лечения больных с ТЭН:
Срочная госпитализация пациента в реанимационное или ожоговое отделение, при этом пациент должен находиться в отдельной палате с теплым воздухом оптимально на койке с воздушно-жидкостным матрасом.
Проведение массивной инфузионной терапии, включающей растворы электролитов, солевые растворы, плазмозамещающие растворы, объем около 6000 мл/ски по принципу лечения термического ожога III степени.
С целью профилактики бактериальных осложнений необходимо избегать катетеризации центральных вен для профилактики катетерного сепсиса, при повышенной температуре регулярный посев крови на стерильность. Введение антибиотиков показано только при очень высоком риске сепсиса (например, при выраженной нейтропении или при массивном загрязнении кожи одним бактериальным штаммом). Категорически не рекомендуются антибиотики пенициллинового ряда. Введение антибиотиков следует начинать, если посев мокроты, крови или мочи дал рост бактериальных колоний, а также при наличии косвенных признаков сепсиса: гипотермия, гипотензия, лихорадка, заторможенность, снижение мочеотделения или застой содержимого в желудке.
Назначение системных кортикостероидов. Ранее в российской дерматологической школе назначение кортикостероидов в высокой дозировке являлось неоспоримым. Однако в западной медицине и в последнее время у нас дискуссия о целесообразности назначения кортикостероидов не утихает. Возможно, при случившейся распространенной отслойке кожи риск развития инфекции перевешивает пользу кортикостероидов. Если все же принято решение о назначении стероидов, возможная суточная доза до 2,0–2,5 мг/кг метилпреднизолона внутривенно, по другим данным – 60–240 мг/сут, до 1500 мг преднизолона [4], как вариант – пульс-терапия дексаметазоном в дозе 1,5 мг/кг в течение трех последовательных дней.
Также спорным остается внутривенное назначение нормального иммуноглобулина в общей дозе >2 г/кг в течение 3–4 дней [7].
Регулярный осмотр офтальмологом с адекватной обработкой слизистой глаз.
Местная терапия включает осторожную ежедневную обработку ран водными растворами анилиновых красителей, применение антибактериальных мазей вокруг естественных отверстий, силиконовые повязки на эрозированные участки, обработка полости рта дезинфицирующими растворами.

Приводим наши собственные наблюдения пациентов с ТЭН:
Больной Н. 25 лет. Поступил в реанимационное отделение Областной клинической больницы № 1 г. Волгограды с жалобами на высыпания по всему кожному покрову, слабость, недомогание, повышение температуры до субфебрильных цифр. Заболел остро на второй день после приема парацетамола по поводу простуды, появилось покраснение кожи туловища и конечностей, был направлен на консультацию к инфекционисту для исключения краснухи. Инфекционное заболевание было исключено. В течение нескольких часов состояние больного резко ухудшилось. При осмотре: состояние больного тяжелое, обусловленное интоксикационным синдромом, температура – 40°С, по всему кожному покрову на фоне легкой эритемы имеются множественные пузыри различных размеров, симптом Никольского положительный, в области красной каймы губ, слизистой полости рта и глаз имеются множественные эрозии с геморрагическими корками (рис. 1).
С диагнозом «синдром Лайелла» госпитализирован в реанимационное отделение ГБУЗ ВОКБ № 1.
При обследовании: общий анализ крови: эритроциты 4,5×1012/л; гемоглобин 130 г/л, тромбоциты 238×109/л, лейкоциты 4,3×10,09/л, эозинофилы 1%, нейрофилы: палочкоядерные 31%, сегментоядерные 48%, СОЭ 3 мм/ч.
В динамике отмечено снижение эритроцитов до 3,3×1012/л, гемоглобина до 90 г/л, лейкоцитоза до 10,6×109/л, палочкоядерный сдвиг влево, миелоциты до 4%, юные до 5%, ускорение СОЭ до 16 мм/ч, RW (отрицательно), сахар крови 9,7 ммоль/л. Отмечено повышение аланинаминотрансферазы до 4,15 ЕД/л, аспартатаминотрансферазы до 0,53 мккат/л. Калий 4,6 ммоль/л, натрий 141 ммоль/л, кальций 1,97 ммоль/л. Хлориды сыворотки 100 ммоль/л, мочевина 4,1, креатинин 84,0 мкмоль/л, общий белок крови 64,2 г/л альбумины 47 г/л, α-1 глобулины 4 г/л, α-2 глобулины 10 г/л, β-глобулины 20 г/л, γ-глобулины 19 г/л, А/Г коэффициент 0,88. Общий анализ мочи: удельный вес – 1010, сахар, белок не обнаружены, лейкоциты 3–4 в поле зрения, эритроциты не обнаружены, плоский эпителий не обнаружен.
 В динамике в моче присутствовал белок до 0,16 г/л, лейкоциты 1/3 в п/з, эритроциты 8–10 в п/з, сахар до 1%. Общий анализ крови перед выпиской: эритроциты 4,1×1012/л, гемоглобин 120 г/л, лейкоциты 4,6×109/л, эозинофилы 2%, нейтрофилы: палочкоядерные 9%, сегментоядерные 55%, СОЭ 9 мм/ч, аланинаминотрасфераза 0,12 ЕД/л, аспартатаминотрансфераза 0,07 мккат/л. При посеве экссудата c эрозий роста не было выявлено. ЭКГ: синусовая тахикардия, отклонение сердца верхушкой назад.
В динамике в моче присутствовал белок до 0,16 г/л, лейкоциты 1/3 в п/з, эритроциты 8–10 в п/з, сахар до 1%. Общий анализ крови перед выпиской: эритроциты 4,1×1012/л, гемоглобин 120 г/л, лейкоциты 4,6×109/л, эозинофилы 2%, нейтрофилы: палочкоядерные 9%, сегментоядерные 55%, СОЭ 9 мм/ч, аланинаминотрасфераза 0,12 ЕД/л, аспартатаминотрансфераза 0,07 мккат/л. При посеве экссудата c эрозий роста не было выявлено. ЭКГ: синусовая тахикардия, отклонение сердца верхушкой назад.
Проведено лечение: раствор преднизолона 340 мг в/в с постепенным снижением дозы и последующей отменой, Фортум 1,0 в/м 3 раза в день в/в, гентамицин 80 мг 3 раза в день в/в 1 сутки, затем Таваник 500 в/в, затем Максипим 2,0 в/в 2 раза в день, физиологический раствор до 800 мл в/в, 5%-ный раствор глюкозы до 1200 мл, 7,5%-ный раствор калия хлорида, ацесоль 400,0 в/в, аскорбиновая кислота 5% 5,0 в/в, Седуксен 2 мл в/в, трамадол 2,0 в/в, димедрол 1% 1,0 в/в, Депакин 500 мг 2 таблетки 2 раза в день, раствор сернокислой магнезии 25% 5,0 в/в, Инфезол 500 в/в, Липофундин 500 в/в, Нутрифлекс 1500 в/в, Цитофлавин 10,0, Аминоплазмаль 500 в/в, Рефортан 500 в/в, Лазикс 20 мг в/в, переливание свежезамороженной плазмы. Местно водный раствор метиленового синего, гидрокортизоновая мазь.
На фоне проводимого лечения было отмечено улучшение: эрозии в стадии эпителизации и покрыты корками, через 2 недели пациент был переведен в кожно-венерологическое отделение ГБУЗ ВОКБ № 1, где продолжил лечение (рис. 2). Через 3 недели высыпания на коже полностью разрешились (рис. 3), пациент был выписан с клиническим выздоровлением.
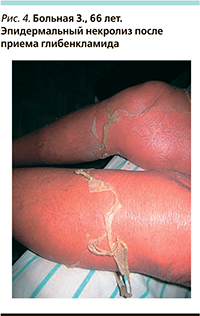
Больная З. 66 лет. Высыпания на коже появились в течение первых дней приема глибенкламида, после установленного диагноза «сахарный диабет». Дерматологом по месту жительства был выставлен диагноз «микробная экзема», в связи с чем было назначено лечение антигистаминными препаратами, перорально преднизолон 25 мг, энтеросорбенты, инфузионная терапия, однако высыпания на коже продолжали распространяться, в связи с чем больная была направлена в ГБУЗ ВОКБ № 1.
При осмотре состояние больной тяжелое, температура – 37,8°С, весь кожный покров гиперемирован, имеются множественные эрозии, крупно-пластинчатое шелушение, в области голеней отмечается эксфолиация по типу чулок (рис. 4). С диагнозом «синдром Лайелла» пациентка госпитализирована в реанимационное отделение ГБУЗ ВОКБ № 1.
Общий анализ крови при поступлении: эритроциты 4,5×1012/л, гемоглобин 138 г/л, лейкоциты 12,3×109/л, нейтрофилы имеют токсическую зернистость: палочкоядерные 15%, сегментоядерные 73%, СОЭ 18 мм/ч, RW (отрицательно), сахар крови 11,0 ммоль/л. При исследовании гликемического профиля сахара минимальные 3,6 ммоль/л, максимальные 14,0 ммоль/л. Анализ крови перед выпиской: эритроциты 4,6×1012/л, гемоглобин 140 г/л, лейкоциты 12,0×109/л, эозинофилы 1%, нейтрофилы: палочкоядерные 6%, сегментоядерные 58%, СОЭ 5 мм/ч. Билирубин крови 9,0 мкмоль/л, тимоловая проба 1,8 ЕД, аланинаминотрансфераза 0,23 ЕД/л, аспартатаминотрансфераза 0,17 мккат/л, калий 3,91 ммоль/л, натрий 146,6 ммоль/л, мочевина 12,8 ммоль/л, креатинин 78,0 мкмоль/л, холестерин 4,0 ммоль/л. Коагулограмма: протромбиновое время 17 с, фибриноген 19,2 г/л, тромбиновое время 24 с, растворимые фибрин-мономерные комплексы – положит, гематокрит 36/64%. Общий анализ мочи: удельный вес 1014, сахар 0,5%, белок 0,066 г/л, лейкоциты 2–3 в поле зрения, эритроциты на 1–4 в поле зрения, плоский эпителий небольшое количество, соли мочевой кислоты большое количество, ацетон слабо положительный. Общий анализ мочи перед выпиской: удельный вес 1014, сахар 0,5%, белок, эритроциты не обнаружены, лейкоциты 1–2 в поле зрения, ацетон отрицательно, плоский эпителий небольшое количество.
ЭКГ: синусовая тахикардия, поворот сердца по часовой стрелке. Гипертрофия левого желудочка. Единичная предсердная экстрасистола.
Консультация терапевта, кардиолога: ишемическая болезнь сердца, кардиосклероз, экстрасистолия, СН IIА. Артериальная гипертензия III, риск 4. Ожирение III степени.
Консультация эндокринолога: сахарный диабет 2 типа, средней тяжести, инсулинопотребный, субкомпенсация.
Проводимое лечение: раствор преднизолона 120 мг в/в при проведении плазмафереза преднизолон 500 мг, физиологический раствор 800 мл в/в, Трамадол 2,0 в/в, анальгии 50% 2,0 мл, Квамател 20 мг в/в, Энаренал 10 мг 2 раза в день, Клофелин 1 таблетка под язык при высоком артериальном давлении, Седуксен 2,0 в/в, димедрол 1% 1,0 в/м, Актрапид по сахарам. Местно: водный раствор метиленового синего, аэрозоль Пантенол, порошок Кандид. На фоне проводимой терапии высыпания на коже разрешились.
Описанные случаи показывают возможность развития ТЭН в ответ на прием довольно часто применяемых лекарственных препаратов (парацетамол, глибенкламид). Хороший прогноз заболевания зависит от своевременной диагностики и начатого адекватного лечения.


