Актуальность
Дегенеративно-дистрофические заболевания позвоночника (ДДЗП) относятся к одной из наиболее распространенных проблем современной медицины, зачастую приводящей к инвалидизации населения трудоспособного возраста (по статистике Всемирной организации здравоохранения, ими страдают до 80% населения в возрасте от 30 до 50 лет). Это обусловлено стабильно высоким числом больных трудоспособного возра-ста, зачастую неудовлетворительными результатами консервативной терапии и частыми рецидивами жалоб после хирургического лечения [1, 2].
В структуре заболеваемости взрослого населения нашей страны остео-хондроз достигает 48–52% [3, 4]. Временная утрата трудоспособности составляет до 40% от всех неврологических заболеваний. В общей структуре инвалидности от заболеваний костно-суставной системы дегенеративные заболевания позвоночника составляют 20,4% и занимают первое место (41,1%) среди причин первичной инвалидности [5, 6]. Пациенты с клинически значимыми проявлениями остеохондроза позвоночника составляют 51,2 на 1000 населения [7, 8]. Различные формы остеохондроза начинают диагностироваться с 15–19 лет (2,6 случая на 1000 населения данной возрастной категории), а уже к 30 годам клинические проявления остеохондроза диагностируются у 1,1%, к 59 – у 82,5% населения [9–11].
На наш взгляд, распространенность ДДЗП, резистентность к имеющимся методам консервативного и оперативного лечения, склонность к рецидивированию доказывают перспективность поиска и внедрения дифференцированных программ медицинской реабилитации пациентов с данным заболеванием. Актуальность проблеме реабилитации придают нормативные документы (приказы Минздрава РФ о новой номенклатуре медицинских специальностей, новых порядках оказания медицинской помощи по реабилитации), а также приказы Минтруда и социальной защиты РФ о профстандартах врача и медицинской сестры по медицинской реабилитации, изданные в 2020 г.
Цель исследования: совершенствование технологии и повышение эффективности реабилитации пациентов с ДДЗП (обоснование, разработка, клиническое внедрение и оценка эффективности дифференцированных программ медицинской реабилитации пациентов с ДДЗП).
Методы
В группу вошли 86 пациентов, из них 43 (50%) мужчины и 43 (50%) женщины, средние возраст и срок заболевания составили 44,5 и 5 лет соответственно. Практически всех пациентов беспокоила боль в позвоночнике – 84 (97,67%) пациента различной степени интенсивности: слабая – 3 (3,49%) пациента, средняя – 5 (5,81%), сильная – 76 (88,37%) пациентов. Боль в одном отделе позвоночника возникала у 51 (59,3%) пациента, в двух – у 18 (20,93%), распространенная – у 16 (18,6%) пациентов. Отсутствие иррадиации болей отмечалось у 76 (88,37%) пациентов, проксимальная иррадиация – у 8 (9,3%), дистальная – у 2 (2,33%) пациентов. Обострение хронического болевого синдрома наблюдалось у 59 (68,6%) пациентов, впервые выявленный острый болевой синдром – у 24 (27,91%), хронический болевой синдром – у 2 (2,33%) пациентов. Объективно определялось нарушение осанки у 85 (99,14%) пациентов. При инструментальном обследовании определялись признаки распространенного остеохондроза у 86 (100%) пациентов, сколиотической деформации 1-й ст. – у 62 (72,09%), 2-й ст. – у 22 (25,58%), спондилеза в 1 позвоночно-двигательном сегменте (ПДС) – у 9 (10,47%), в 2 сегментах – у 3 (3,49%) и в 3 сегментах – у 3 (3,49%) пациентов; нестабильности в одном ПДС у 21 (24,42%), в двух – у 28 (32, 56%), в трех ПДС – у 22 (25,58%); протрузия диска наблюдалась у 1 (1,16%) пациента, грыжа диска – у 2 (2,33%), секвестрированная грыжа диска – у 2 (2,33%) пациентов. Таким образом, основной жалобой была боль различной степени интенсивности, чаще сильная, в позвоночнике, чаще в одном отделе, без иррадиации, с основным объективным проявлением – нарушение осанки; основным инструментальным проявлением – признаки распространенного остеохондроза, сколиотической деформации различной степени, чаще 1-й ст., нестабильности ПДС.
В лечении пациентов группы применяли три схемы терапии: 1) медикаментозную, включившую внутримышечные инъекции нестероидных противовоспалительных средств, витаминов группы В, миорелаксантов центрального действия в течение 10–14 дней, – 25 (29,1%) пациентов; 2) курс мануальной и корпоральной иглорефлексотерапий, состоявший из 5 сеансов, проведенных в течение 10–18 дней, – 11 (12,8%) пациентов; 3) курс мануальной и аурикулярной иглорефлексотерапиий, состоявший из 5 сеансов, проведенных в течение 10–18 дней, – 25 (29,1%) пациентов. Лечение не получали по различным причинам 25 (29,1%) пациентов. Фармакотерапия в схемах 2 и 3 не применялась.
Эффективность лечения определяли по динамике интенсивности болей, нарушению осанки, рентгенологическим признакам сколиотической деформации позвоночника, а также обобщенно: по сумме всех трех вышеприведенных показателей. Для статистической обработки результатов лечения во всех группах применяли такие методы математической статистики, как χ2-критерий и качественный критерий Фишера. Для графического отображения использовались таблицы и диаграммы Тьюки.
Результаты
Полученные результаты распределились следующим образом.
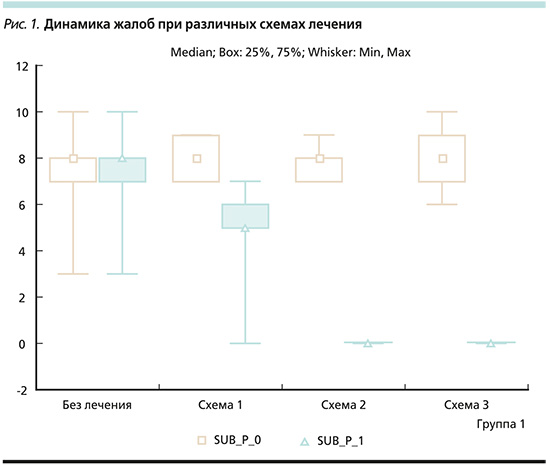
Динамика интенсивности боли в группах: 1) у пациентов, не получавших лечения, интенсивность боли в позвоночнике не изменилась ни у одного из 25 (100%) пациентов; 2) в группе пациентов, получавших медикаментозную терапию, боль была полностью купирована у 1 (4%) человека, возникала только при нагрузке у 3 (12%), снизила свою интенсивность до слабой у 21 (84%); 3) в группе пациентов, получавших мануальную и корпоральную иглорефлексотерапии, болевой синдром был купирован у 11 (100%) пациентов; 4) в группе пациентов, получавших мануальную и аурикулярную иглорефлексотерапии, болевой синдром был купирован у 25 (100%) пациентов. Различия были статистически значимыми при реализации схем 1, 2 и 3 (р<0,001).
Данные отражены в табл. 1 и представлены на рис. 1.

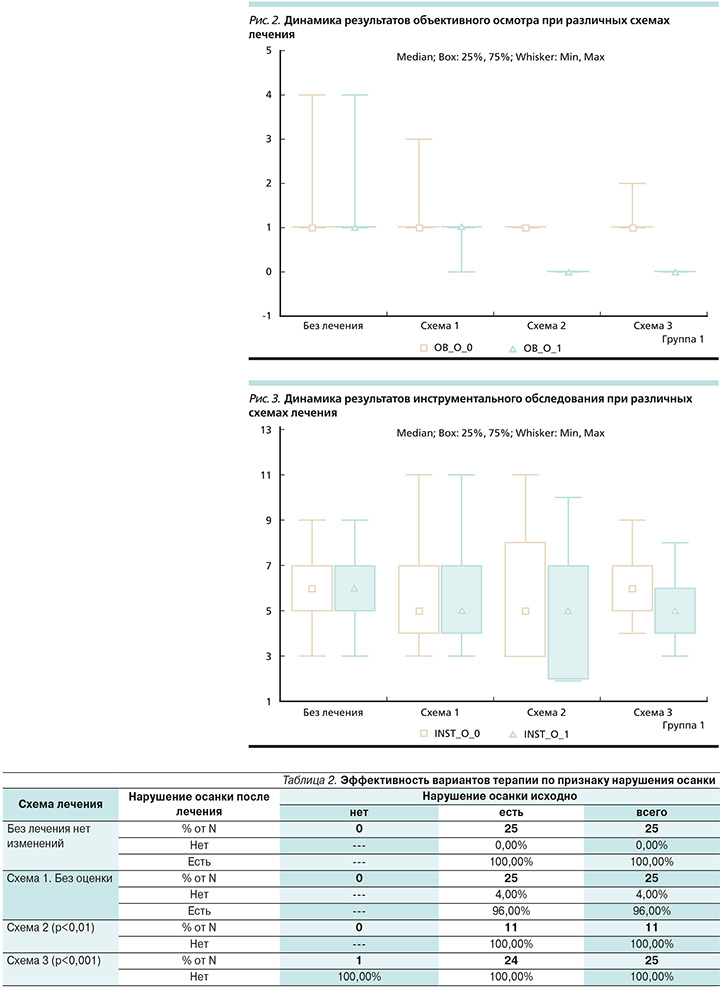
Динамика нарушений осанки в группах: 1) у пациентов, не получавших лечения, нарушения осанки сохранились у всех 25 (100%) пациентов; 2) в группе пациентов, получавших медикаментозную терапию, нарушения осанки сохранились у всех 25 (100%) человек; 3) в группе пациентов, получавших мануальную и корпоральную иглорефлексотерапии, нарушение осанки было купировано у 11 (100%) пациентов; 4) в группе пациентов, получавших мануальную и аурикулярную иглорефлексотерапии, нарушения осанки были купированы у 25 (100%) пациентов. Различия были статистически значимы при реализации схем 2 (р<0,01) и 3 (р<0,001).
Данные представлены в табл. 2 и на рис. 2.
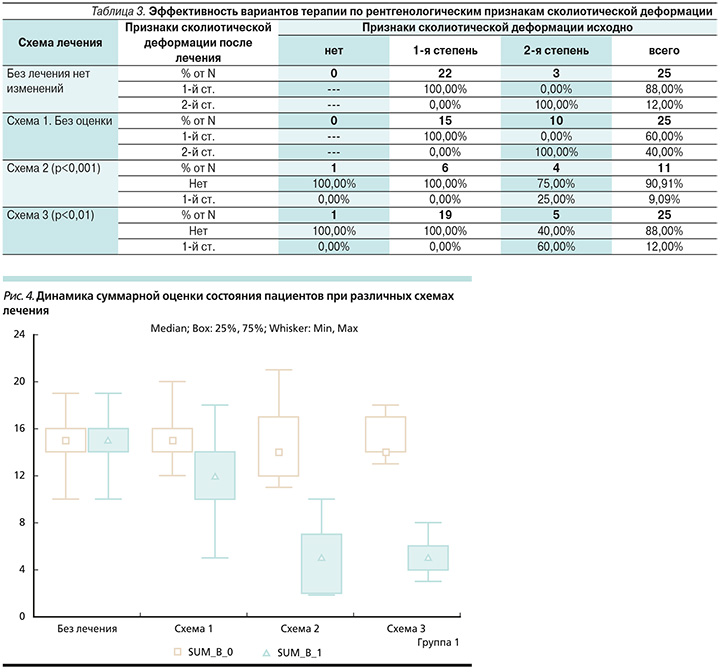
Динамика рентгенологических признаков сколиотической деформации в группах: 1) у пациентов, не получавших лечения, рентгенологические признаки сколиотической деформации сохранились у всех 25 (100%) пациентов; 2) в группе пациентов, получавших медикаментозную терапию, рентгенологические признаки сколиотической деформации сохранились у 25 (100%) человек; 3) в группе пациентов, получавших мануальную и корпоральную иглорефлексотерапии, рентгенологические признаки сколиотической деформации не выявились у 10 (90,9%) человек, у 1 (9,1%) пациента сохранилась сколиотическая деформация 1-й степени, 4) в группе пациентов, получавших мануальную и аурикулярную иглорефлексотерапии, рентгенологические признаки сколиотической деформации не выявлялись у 22 (88%) человек, у 3 (12%) сохранилась сколиотическая деформация 1-й степени. Различия были статистически значимыми при реализации схем 2 (р<0,001) и 3 (р<0,01).
Данные представлены в табл. 3 и на рис. 3.
При анализе динамики суммарной оценки состояния пациентов в группе без лечения динамика состояния отсутствовала, при применении схемы лечения 1 динамика суммарной оценки состояния достоверно улучшилась (р<0,01), при применении схем 2 и 3 динамика суммарной оценки состояния пациентов достоверно значительно улучшилась (р<0,001) (рис. 4).
Заключение
На основании полученных данных можно сделать вывод: для лечения пациентов с распространенным остео-хондрозом, осложненным сколиотической деформацией и нестабильностью ПДС, проявившимися болевым синдромом и нарушением осанки, наиболее эффективными являются курсы мануальной и иглорефлексотерапий, как корпоральной так и аурикулярной, что позволяет не только купировать болевой синдром, но и достоверно нивелировать нарушения осанки.



