Введение
В настоящее время высокая распространенность ВИЧ (вирус иммунодефицита человека)-инфекции является одной из глобальных проблем человечества. По данным Всемирной организации здравоохранения (ВОЗ) и Объединенной программы Орга-низации Объединенных Наций по ВИЧ/синдрому приобретенного иммунодефицита (СПИД) (ЮНЭЙДС), в 2021 г. в мире насчитывалось 38,4 млн человек, живущих с ВИЧ-инфекцией. Среди них 36,7 млн – взрослые и подростки старше 15 лет, 1,7 млн – дети в возрасте от 0 до 14 лет [1, 2].
В Российской Федерации выявлено более 10 тыс. ВИЧ-инфицированных детей, что свидетельствует о высоком уровне распространенности данной патологии среди детского населения [3].
Коморбидные заболевания у пациентов с ВИЧ-инфекцией
Одной из ключевых проблем в выборе тактики ведения как взрослых, так и детей с ВИЧ-инфекцией являются коморбидные заболевания, среди которых выделяют [4]:
- нозологии, предшествовавшие ВИЧ;
- заболевания и синдромы, обусловленные прямым воздействием ВИЧ на органы и системы;
- состояния, развившиеся в результате влияния ВИЧ-обусловленной иммуносупрессии и других инфекций;
- заболевания, связанные с опосредованным влиянием ВИЧ на организм и спровоцированные антиретровирусной терапией.
В детском возрасте коморбидные состояния имеют особенности клинического течения и затрагивают различные органы и системы [5–7] – легкие, сердце, сосуды, почки, опорно-двигательный аппарат, нервную систему, органы слуха и зрения, кожу и слизистые оболочки [8]. При этом своевременная и правильная оценка характера патологии кожи у ВИЧ-инфицированных детей как хорошо визуализируемого состояния дает врачу-дерматовенерологу, педиатру и врачам других специальностей возможности для ранней верификации диагноза и назначения своевременного лечения. Однако работы, описывающие особенности заболеваний кожи и слизистых оболочек у детей с ВИЧ-инфекцией, как в отечественной литературе, так и в зарубежной представлены в небольшом количестве.
Заболевания кожи и слизистых оболочек у детей с ВИЧ-инфекцией
Достоверно установлено, что дети с ВИЧ-инфекцией страдают кожными заболеваниями чаще, чем дети без данной патологии. Распространенность дерматозов у ВИЧ-инфицированных детей достигает 77%, а их структура имеет большое разнообразие [9]. Дети с выраженной иммуносупрессией и клиническими проявлениями ВИЧ-инфекции средней и тяжелой степеней тяжести довольно часто имеют дерматозы, которые обычно у детей без ВИЧ встречаются редко. К таковым можно отнести, например, онихомикоз, опоясывающий герпес и гигантский контагиозный моллюск [10].
По данным ряда авторов, в настоящее время выделяют следующие группы заболеваний кожи и слизистых оболочек у детей с ВИЧ-инфекцией: инфекционные, воспалительные, связанные с антиретровирусной терапией (АРВТ), а также опухолевые (табл. 1).
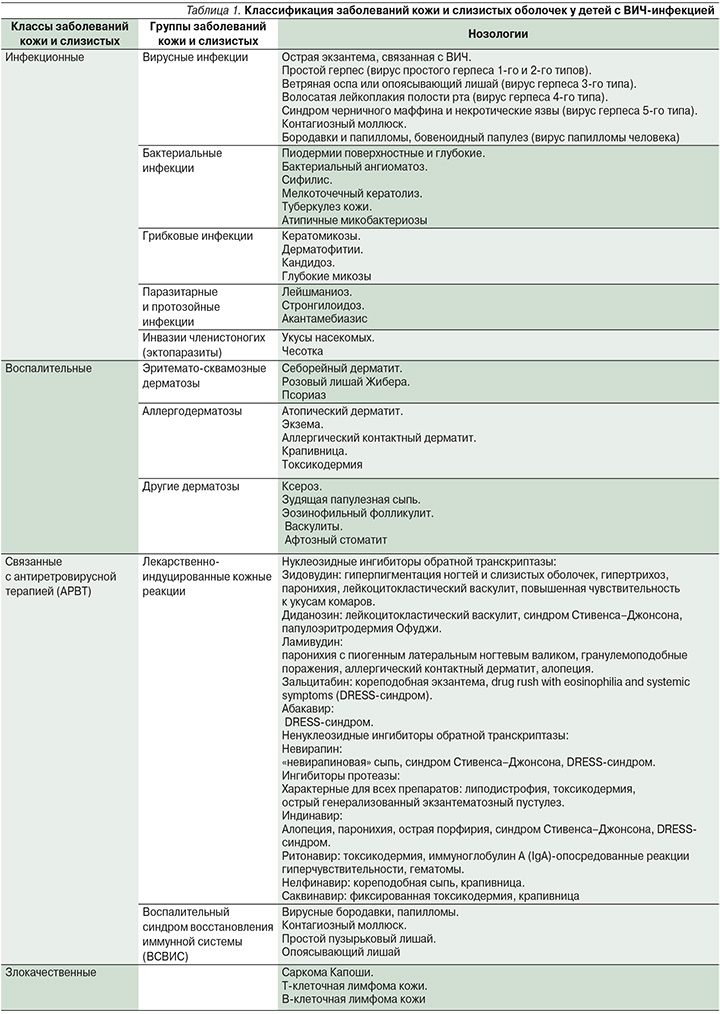
При этом общепринятой классификации не существует. Стоит отметить, что некоторые кожные патологии встречаются преимущественно в детском возрасте, например микроспория и трихофития гладкой кожи и волосистой части головы, что объясняется особенностями эпидемиологии трихомикозов, а также синдром черничного маффина и некротические язвы при цитомегаловирусной инфекции [11, 12].
К одной из самых обширных групп кожных патологий относятся инфекции, которые включают вирусные, грибковые, бактериальные, паразитарные и инвазии членистоногих (эктопаразитов). Структура нозологий данной группы практически совпадает с общей популяцией, но, как правило, дерматозы у детей с ВИЧ-инфекцией протекают более тяжело, устойчивы к стандартной терапии, чаще рецидивируют и могут потребовать повторного лечения. Определена прямая зависимость количества и тяжести инфекционных заболеваний кожи и слизистых оболочек от степени иммуносупрессии [13]. Среди наиболее распространенных патологий данной группы лидирующая позиция принадлежит кандидозу, который встречается у 50–85% ВИЧ-инфицированных детей и поражает слизистую оболочку полости рта и крупные складки кожи [14, 15].
У детей с уровнем CD4+-лимфоцитов <200 клеток/мм3 достаточно часто встречается контагиозный моллюск, при этом высыпания располагаются в атипичных местах (кожа шеи, лица) и проявляются крупными многочисленными и сливающимися элементами. Еще одним маркером ВИЧ у детей могут служить атипичное течение чесотки, для которого характерны вовлечение в патологический процесс кожи лица и волосистой части головы, быстрое присоединение вторичной бактериальной инфекции и формирование толстых корок по типу норвежской чесотки [16].
Среди воспалительных заболеваний кожи и слизистых оболочек наиболее распространен себорейный дерматит, который, по данным литературы, встречается у 32–83% детей с ВИЧ-инфекцией [17] и повышает тяжесть своего течения с увеличением степени иммуносупрессии. В отсутствие лечения у больных может развиваться эритродермия, а также присоединяться суперинфекция в виде Staphylococcus aureus и вируса простого герпеса 1-го типа. Зудящая папулезная сыпь встречается у 4–43% ВИЧ-инфицированных детей [18]; доказана связь данного дерматоза с уровнем CD4+-лимфоцитов <200 клеток/мм3. При назначении АРВТ и увеличении числа CD4+-лимфоцитов распространенность зудящей папулезной сыпи снижается в 87% случаев [19], что служит маркером эффективности АРВТ.
В настоящее в мировой литературе описаны наиболее частые заболевания кожи и слизистых оболочек у детей с ВИЧ-инфекцией в зависимости от степени иммуносупресии (табл. 2).

Согласно классификации, предложенной Центром по контролю и профилактике заболеваний Соединенных Штатов Америки в 1993 г. и оценивающей как клинические, так и лабораторные показатели (число CD4+-Т-лимфоцитов в 1 мкл крови) [20], выделяют 3 категории состояния иммунной системы: первая – при уровне CD4+ >500 клеток/мм3, вторая – при уровне CD4+ 200–400 клеток/мм3 и третья – при уровне CD4+ <200 клеток/мм3, при этом для каждой категории характерны свои дерматозы. В группу воспалительных заболеваний кожи у детей с ВИЧ-инфекцией также входят эритематозно-сквамозные (розовый лишай Жибера и псориаз) и аллергические дерматозы (одну из лидирующих позиций в общей структуре заболеваний кожи у детей с ВИЧ-инфекцией занимает атопический дерматит [10]). При этом если особенности клинического течения данных нозологий на фоне ВИЧ-инфекции у взрослых подробно описаны в мировой литературе, то у детей эта проблема изучена недостаточно.
Следует подчеркнуть, что в последнее время в связи с широким охватом детского населения с ВИЧ-инфекцией антиретровирусной терапией доля неинфекционных дерматозов стала преобладать над инфекционными [21]. При этом сама АРВТ имеет ряд побочных эффектов в виде заболеваний кожи и слизистых оболочек, а также выступает триггером в развитии воспалительного синдрома восстановления иммунной системы (ВСВИС) в течение первых 12 недель после ее начала. ВСВИС в свою очередь может вызывать вирусные кожные заболевания, такие как простой герпес, опоясывающий герпес, вирусные бородавки и папилломы, контагиозный моллюск.
Заключение
Таким образом, в настоящее время накоплено достаточно знаний о структуре заболеваний кожи и слизистых оболочек у детей с ВИЧ-инфекцией в зависимости от стадии иммуносупрессии; предложена классификация, которая выделяет инфекционные, воспалительные, связанные с АРВТ и опухолевые патологии. Однако поскольку, согласно действующей в России классификации ВИЧ-инфекции, стадия и фаза заболевания устанавливают только на основании клинических проявлений – по наличию и значимости вторичных заболеваний, а уровень вирусной нагрузки и количество CD4+ не являются критериями для определения клинической стадии или фазы заболевания [3], вопросы детализации клинического течения кожной патологии у детей с ВИЧ-инфекцией сохраняют свою актуальность и требуют дальнейшего изучения.



