Введение
Распространенность гастроэзофагеальной рефлюксной болезни (ГЭРБ) за последние годы приобретает глобальный характер и оказывает существенное влияние на качество жизни пациентов и расходы на здравоохранение. До 40% населения развитых стран сообщают о симптомах со стороны пищевода, у 10—20% симптомы появляются каждую неделю [4, 8]. Истинный уровень заболеваемости ГЭРБ еще более высок, т.к. значительная часть пациентов имеют коморбидные состояния [3, 12]. ГЭРБ, представленная эрозивной рефлюксной (ЭРБ) и неэрозивной рефлюксной болезнью (НЭРБ), наблюдаемой у большинства пациентов (до 70%), может проявляться как типичными клиническими жалобами, так и внепищеводными симптомами без видимых при эзофагоскопии поражений слизистой оболочки (СО) пищевода [3, 11]. Современная диагностика ГЭРБ предусматривает использование высокотехнологичных методов исследования верхнего отдела желудочно-кишечного тракта (ЖКТ), регламентированных лионским консенсусом [9] и клиническими рекомендациями РГА [5]. Однако такие методики, как манометрия высокого разрешения, рН-импедансометрия, требуют наличия дорогостоящего оборудования, являются инвазивными и далекими от реального внедрения в общетерапевтическую практику. Исходя из современных требований к повышению качества оказания первичной медико-санитарной помощи населению, насущным является внедрение доступных, неинвазивных и необременительных для пациентов методов первичного обследования. Атравматичность процедуры приобретает особое значение при исследовании пациента в острый период заболевания [11].
Ультразвуковое исследование (УЗИ) полых органов ЖКТ, включая проекцию нижнего пищеводного сфинктера (НПС), до настоящего времени широко не используется в рутинной практике, несмотря на очевидные перспективы в диагностике заболеваний пищеводно-желудочного перехода (ПЖП) [6, 16] и других отделов ЖКТ, включая нарушения моторики [1, 14]. Исходя из этого, актуальной задачей является модификация и внедрение в амбулаторную практику диагностических подходов к ГЭРБ, отражающих морфологические и функциональные изменения ПЖП на основе параметров усовершенствованной трансабдоминальной сонографии.
Цель работы: определение сонографических трансабдоминальных критериев состояния пищеводно-желудочного перехода (ПЖП) у пациентов с коморбидной ГЭРБ для повышения полисиндромной диагностики на этапе первичной медико-санитарной помощи.
Методы
Амбулаторно были обследованы 83 пациента с симптомами ГЭРБ (38 мужчин и 45 женщин) в возрасте от 20 до 60 лет (средний возраст - 38,3±9,6 года).
Критерии включения: наличие изжоги и/или кислой регургитации (1 раз в неделю и чаще в течение последних 12 месяцев) и внепищеводных проявлений ГЭРБ (эпигастральная/загрудинная боль) [17], возраст от 18 до 60 лет включительно.
Критерии исключения: перенесенные хирургические вмешательства на органах ЖКТ, хронические заболевания дыхательной и сердечно-сосудистой систем, онкологические заболевания, беременность, установленные токсические зависимости.
Исследование проводилось в рамках НИОКР кафедры поликлинической терапии с 2018 по 2021 г. в соответствии с принципами Хельсинкской декларации и было одобрено Локальным этическим комитетом ФГБОУ ВО КубГМУ. От пациентов было получено письменное информированное согласие, а также согласие на обработку персональных данных.
Всем пациентам проведено анкетирование с оценкой статуса табакокурения, токсических зависимостей (алкоголь), антропометрическое обследование с расчетом индекса массы тела по формуле ИМТ=масса тела в кг/рост в м2. ИМТ выше 24,9 кг/м2 расценивали как избыточную массу тела, 30,0-34,9 кг/м2 - ожирение 1-й степени; 35,0-39,9 кг/м2 - ожирение 2-й степени.
УЗИ ЖКТ проводилось при соблюдении принципа ALARA на сканере Samsung Medison HS70A с использованием мультичастотных датчиков после соответствующей подготовки в два этапа. Первый этап исследования включал осмотр пищевода (на голодный желудок) в проекции НПС с определением степени смыкания стенок пищевода и диаметра просвета (1), толщины стенок пищевода (2) и четкости дифференцировки стенки на слои (3), а также диаметра (4) и формы поперечного среза пищевода (5) на уровне пищеводного отверстия диафрагмы (ПОД). Грыжу ПОД (ГПОД) предполагали при изменении формы поперечного среза пищевода по типу «симптома двустволки» и увеличения его диаметра более 17 мм. Кроме того, на первом этапе оценивалось наличие дуоденогастральной регургитации [6]. УЗ-признаками дуоденогастрального рефлюкса (ДГР) считали неполное смыкание просвета привратника в фазу сокращения и дилатацию просвета в фазу максимального раскрытия при прохождении перистальтической волны, антродуоденальное замедление пассажа содержимого, заброс эхогенного содержимого из просвета двенадцатиперстной кишки (ДПК) в желудок (волны антиперистальтики). Второй этап заключался в осмотре НПС и желудка через 10 минут после наполнения желудка 0,5 л кипяченой воды (время полувыведения из желудка и смыкания НПС) с количественным расчетом объема рефлюктата (7) по математической формуле из интерфейса УЗ-сканера:
Vol= £xbxd, где a — расстояние (высота) регургитирующей струи, b - длинная ось эллипса, d - короткая ось эллипса (определяется площадь сечения в зоне максимального расширения просвета пищевода) и ее площади в зоне максимального расширения просвета пищевода (рис. 1). Данные мультипараметрического УЗИ полых органов ЖКТ (табл. 1) сопоставляли с результатами эзофагогастродуоденоскопии (ЭГДС) и биопсии (по показаниям).
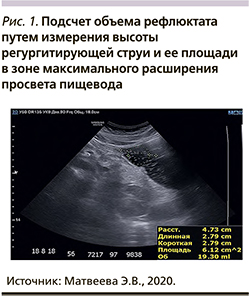

По данным эзофагоскопии определяли состояние СО пищевода: степень N - отсутствие изменений (0 баллов); степень M - минимальные изменения (0,5 баллов); степень A - не сливающиеся эрозии на одной или более складках СО <5 мм (1 балл); B - не сливающиеся эрозии СО >5 мм на одной или более складках (2 балла); C - эрозии СО, занимающие суммарно <75% окружности пищевода (3 балла); D — эрозии СО, занимающие суммарно >75% окружности пищевода (4 балла) [17]. Рефлюксэзофагит (РЭ) A—D степеней мы отнесли к ЭРБ, а изменения СО пищевода N—M степеней - к НЭРБ. Диагноз ГПОД определялся как пролабирование СО желудка более чем на 2 см выше Z-линии и проксимальных краев складок СО желудка [10].
Статистическая обработка результатов исследования проводилась с использованием программ Statistica 10.0, «Stat Soft, Inc» и Wizard-Statistics (США). Проверка гипотезы нормальности распределения количественных признаков проводилась с помощью критерия Колмогорова-Смирнова. Непрерывные количественные данные были представлены в виде среднего значения и его стандартного отклонения (M(SD) или в виде среднего значения и стандартной ошибки среднего (M±SEM). При нормальном распределении в сравниваемых группах использовали критерий Стьюдента с определением 95% доверительного интервала (p<0,05). Качественные дихотомические и порядковые данные были представлены в виде частот (n - число объектов с одинаковым значением признака и долей [%]). Для оценки значимости статистических различий между качественными категорийными признаками использовали хи-квадрат критерий (х2). Проверка гипотез о равенстве групповых средних, медиан, дисперсий для количественных признаков проводилась с помощью однофакторного дисперсионного анализа (ANOVA) и непараметрических критериев Краскела-Уоллиса, Манна-Уитни. Корреляционный анализ проводился по методу линейной корреляции Пирсона и ранговой корреляции Спирмена.
Результаты
По нашим данным, среди 83 пациентов с ГЭРБ были 22 (26,5%) мужчины и 15 (18,1%) женщин с ЭРБ и 16 (19,3%) мужчин и 30 (36,1%) женщин с НЭРБ. Транснозологическая коморбидность ГЭРБ дополнялась избыточной массой тела у 39 (47,0%) пациентов, ожирением 1-й степени - у 13 (15,7%), ожирением 2-й степени - у 4 (4,8%), метаболической ассоциированной болезнью печени - у 25 (30,1%), ГПОД - у 18 (21,7 %), язвенной болезнью ДПК - у 7 (8,4%).
При сравнении групп больных ЭРБ и НЭРБ оказалось, что они были сопоставимы по возрасту, частоте симптомов дневной и ночной изжоги, кислой регургитации, эпигастральной боли, наличию таких факторов риска, как табакокурение, употребление алкоголя, избыточная масса тела. Однако среди пациентов с ЭРБ по сравнению с НЭРБ чаще наблюдались субъективное ощущение постоянной изжоги (р=0,049) и ГПОД (р=0,017; табл. 2).
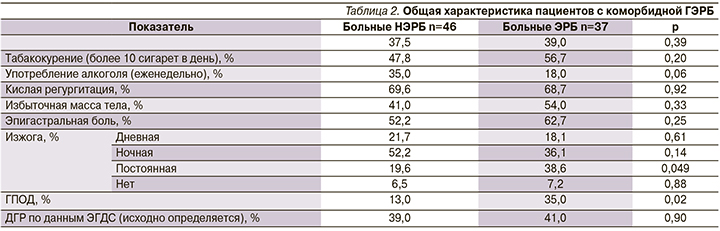
Выявленная при УЗИ фрагментация сигнала от стенки пищевода при сопоставлении с данными эзофагоскопии статистически значимо свидетельствовала о поверхностном (неэрозивном) повреждении пищевода, т.е. НЭРБ, а очаговые изменения (гиперэхогенные включения и/или утолщение стенки) о более глубоких структурных изменениях стенки пищевода, включая эрозии (1-2-я степени), т.е. ГЭРБ (ANOVA, p<0,001; корреляция Пирсона, p<0,001; критерий Краскела-Уоллиса, p<0,001; рис. 2). Эти данные подтверждают положение о том, что трансабдоминальная ультразвуковая эластография ПЖП позволяет диагностировать РЭ [16].
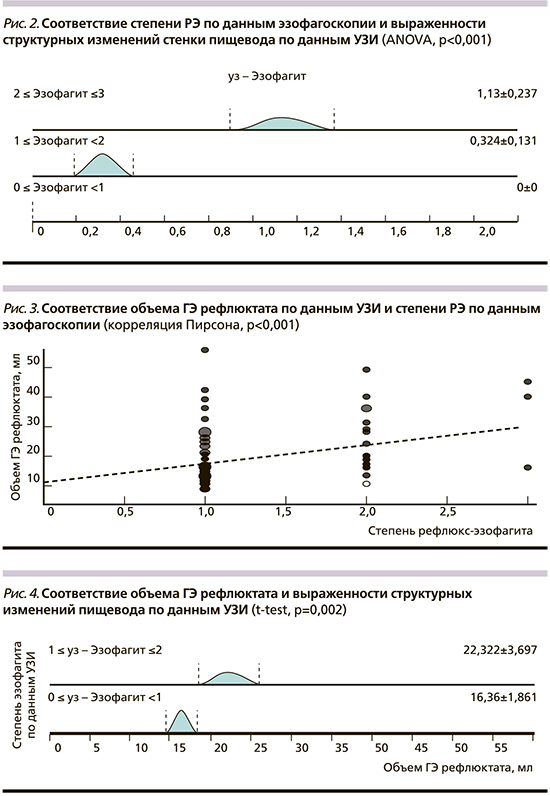
Однакос учетом прямой статистически значимой корреляции между степенью РЭ по данным эзофагоскопии и выраженностью морфологических изменений стенки пищевода по параметрическим и непараметрическим критериям (ANOVA, p<0,001; корреляция Пирсона, p<0,001, критерий Краскела-Уоллиса, p <0,001) представилось возможным сравнить взаимосвязь степени РЭ по данным каждого из этих исследований от объема ГЭ рефлюктата. Оказалось, что объем ГЭ рефлюктата по данным УЗИ обнаружил статистически значимую прямую корреляцию с выраженностью РЭ по данным ЭГДС. Так, при N-степени НЭРБ объем рефлюктата равнялся 10,8±4,6 мл, при РЭ 1-й степени - 17,5±8,4, а при РЭ 2-й степени - 24,4±11,7 мл. Иными словами, сонографически определяемый объем ГЭ рефлюктата при РЭ 2-й степени был статистически значимо больше, чем при РЭ 1-й степени (р=0,03) и М-степени НЭРБ (р=0,018). Этот факт подтверждался параметрическими (корреляция Пирсона, p<0,001; ANOVA, p=0,003) и непараметрическими параметрами (критерий Краскела-Уоллиса, p=0,003; рис. 3).
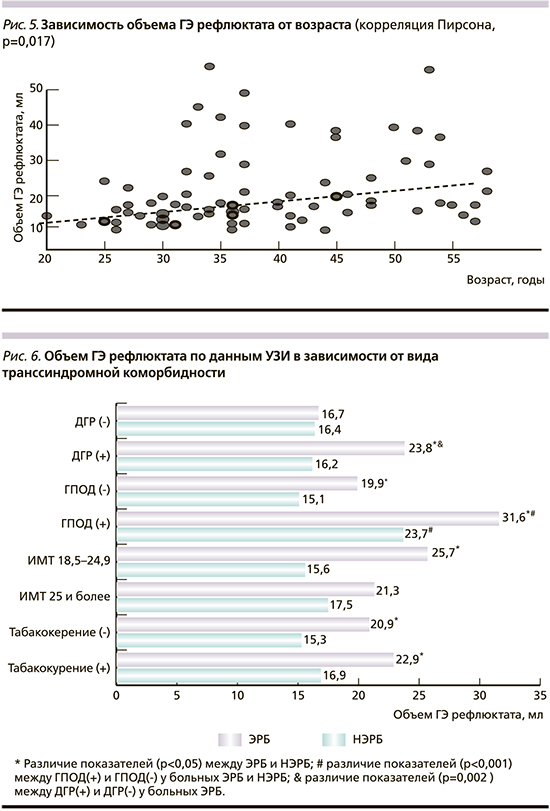
Далее оказалось, что объем ГЭ рефлюктата по данным УЗИ также имел статистически значимую положительную корреляцию с выраженностью структурных изменений стенки пищевода по данным УЗИ. Объем рефлюктата при глубоком поражении пищевода по данным УЗИ равнялся 22,3±11,7 мл, а при поверхностном поражении - 16,3±7,1 мл (р=0,02), что подтверждалось параметрическими (t-test, p=0,002; корреляция Пирсона, p=0,002) и непараметрическими методами (критерий Манна-Уитни, p=0,004; рис. 4).
Нами была выявлена прямая зависимость объема ГЭ-рефлюктата от возраста больных: у 59 пациентов в возрасте 20-32 лет объем регургитации составил 22,8±1,6 мл, у 24 пациентов в возрасте 32-58 лет - 13,3±0,7 мл (р<0,001). Ассоциация объема ГЭ рефлюктата и возраста больных подтверждалась коэффициентом корреляции Пирсона (p=0,017; рис. 5). Увеличение объема рефлюктата при старении объяснимо снижением вторичной перистальтики, а при кислотном рефлюксе - снижением и первичной перистальтики, и контрактильности дистального отдела пищевода [13].
Наличие транссиндромной и транснозологической коморбидности у каждого пациента с ГЭРБ побуждает к определению объема ГЭ рефлюктата при наиболее частых видах синтропии (рис. 6). Было выявлено, что доля пациентов со статусом табакокурения в обеих группах ЭРБ и НЭРБ была примерно равной, но объем рефлюктата был статистически значимо выше у пациентов с ЭРБ по сравнению с НЭРБ вне зависимости от статуса табакокурения. Объем ГЭ рефлюктата у больных с нормальным ИМТ при ЭРБ статистически значимо был больше, чем при НЭРБ (p=0,001), а при избыточной массе тела у пациентов с ЭРБ и НЭРБ статистически не различался (p=0,07). Что касается осложненного течения ГЭРБ, то было доказано, что эхография позволяет диагностировать ГПОД и гастроэзофагеальный рефлюкс [15]. Но при этом не проводились определение и сопоставление наличия ГПОД и объема ГЭ рефлюктата. По нашим данным, эндоскопичекая степень РЭ у больных ГПОД была значительно больше, чем у пациентов без ГПОД (1,47±0,29 против 1,14±0,14 балла; t-test, p=0,035; Манн-Уитни, p=0,024). Наличие ГПОД по сравнению с ее отсутствием сопровождалось увеличенным объемом рефлюктата у пациентов как с НЭРБ (23,7±9,2 против 15,1±6,7 мл, p<0,001), так и с ЭРБ (31,6±13,2 против 19,9±10,6 мл, p<0,001). При этом объем рефлюктата у больных ЭРБ был статистически значимо больше как при наличии ГПОД (р=0,002), так и в ее отсутствие (р=0,032). Дуоденогастральный рефлюкс по данным ЭГДС исходно регистрировался в обеих группах (с ЭРБ и с НЭРБ) с одинаковой частотой. Однако при УЗИ с водной нагрузкой у пациентов с эрозивным эзофагитом и ДГР объем ГЭ регургитации был значительно больше исходного (р=0,03) и статистически значимо превышал объем ГЭ рефлюктата у больных без ДГР (р=0,002; рис. 6).
Обсуждение
Таким образом, модифицированная сонографическая комплексная оценка таких параметров, как диаметр просвета и форма поперечного среза пищевода, толщина стенки и дифференцировка стенки пищевода на слои, объем ГЭ рефлюктата (кислого или некислого) и дуоденогастральная регургитация, обеспечивает выявление диагностических критериев, связанных со стадией ГЭРБ и выраженностью функциональных и структурных изменений ПЖП (таких, как ГПОД). Общедоступная ультразвуковая неинвазивная трансабдоминальная методика исследования ПЖП с набором предлагаемых параметров, не имея противопоказаний и ограничений по кратности применения и лучевой нагрузки, способствует проведению ранней диагностики и своевременной терапии ГЭРБ у коморбидных больных и повысит качество оказания первичной медико-санитарной помощи.
Выводы
1. Среди больных ГЭРБ преобладали пациенты с НЭРБ, в группе пациентов с ЭРБ было больше мужчин, чем женщин.
2. Критерии, отражающие состояние ПЖП по данным УЗИ и эзофагоскопии, имели положительную корреляцию.
3. Объем ГЭ рефлюктата обнаружил прямую корреляцию со степенью РЭ по данным эзофагоскопии и с морфологическими изменениями пищевода по данным УЗИ.
4. При коморбидной ГЭРБ объем ГЭ рефлюктата статистически значимо ассоциирован с табакокурением, возрастом больных, наличием ЭРБ и ДГР.
Дальнейшие исследования, направленные на стандартизацию УЗ-методики с уточнением диагностических критериев, позволят максимально полно реализовать широкие возможности трансабдоминальной ультрасонографии в диагностике ГЭРБ у коморбидных больных.


